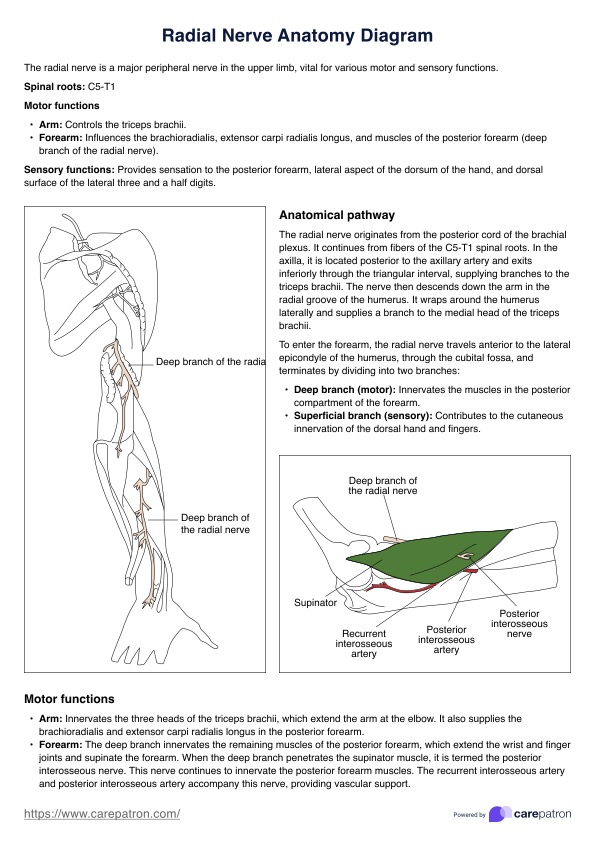
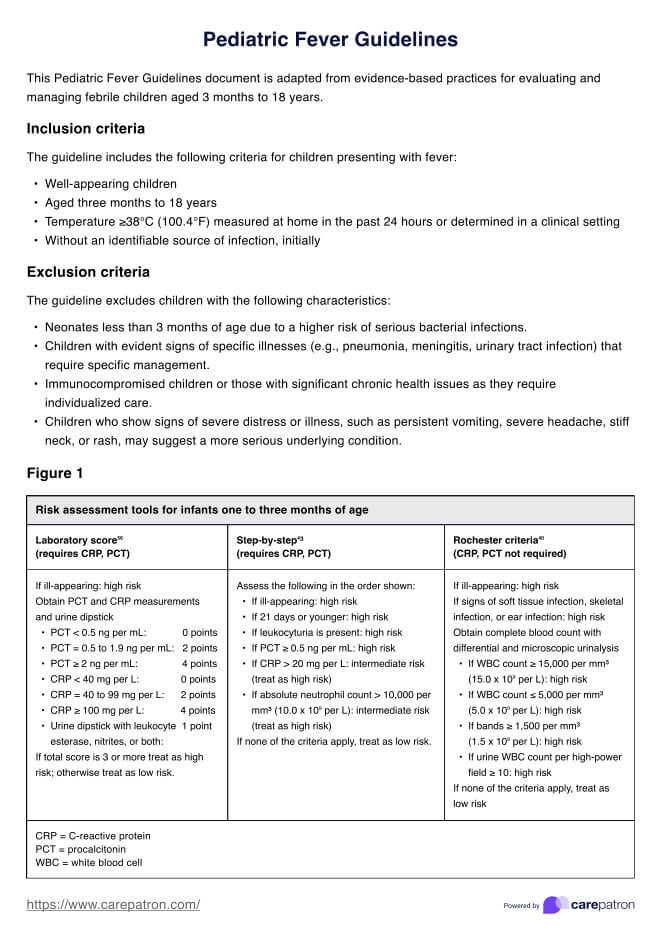
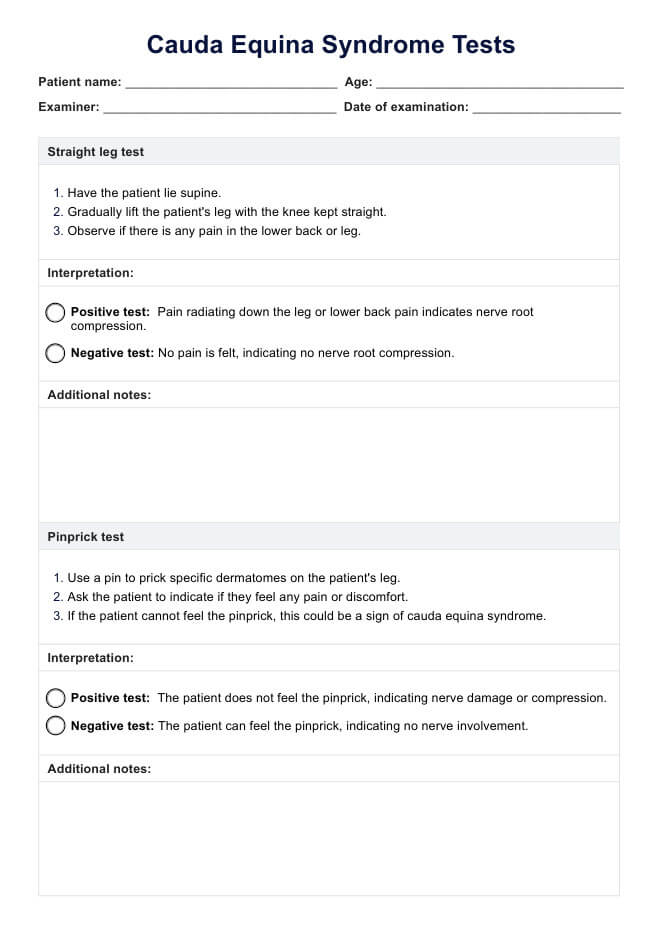
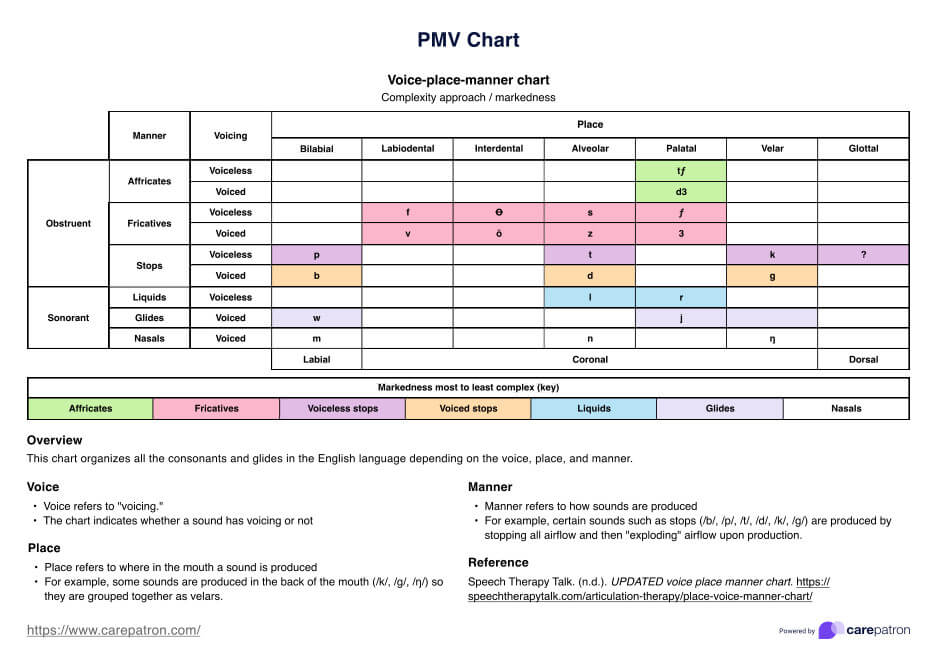
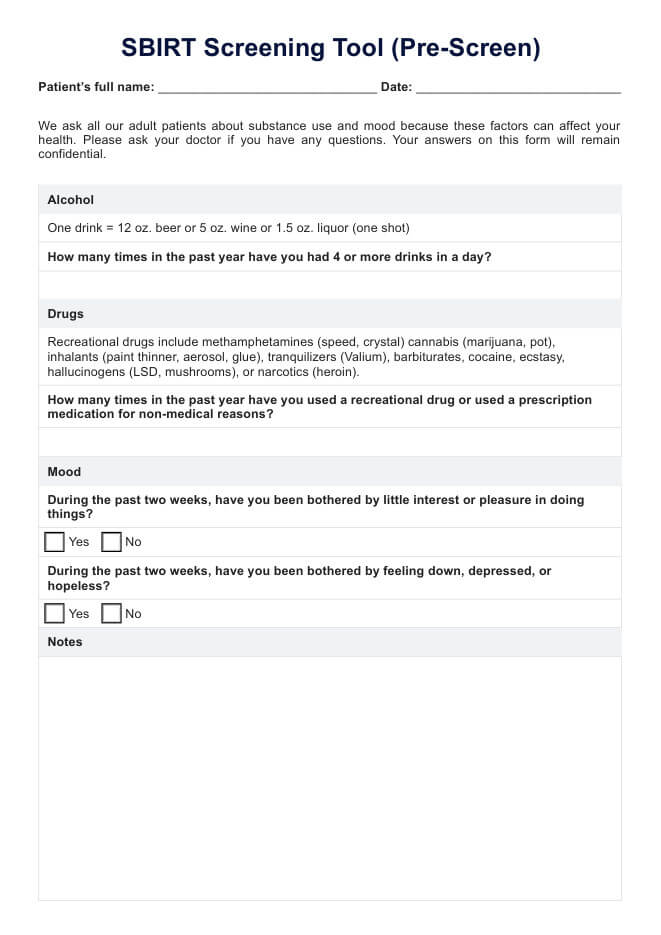
Plan de cuidado de disfagia
Optimice los resultados de los pacientes con nuestra plantilla gratuita de plan de cuidados de la disfagia. Agilice la prestación de cuidados a las personas con dificultades para tragar.


¿Qué es la disfagia?
La disfagia es un término médico utilizado para describir la dificultad para tragar. Puede producirse durante el proceso de deglución, por ejemplo al masticar los alimentos, al iniciar el reflejo de deglución, al pasar los alimentos de la boca a la garganta (faringe) o al desplazarlos por el esófago hasta el estómago.
Puede variar de leve a grave y puede ser temporal o persistente. Puede deberse a diversas causas, como trastornos neurológicos, trastornos musculares, anomalías estructurales o como efecto secundario de tratamientos médicos específicos.
La disfagia puede provocar complicaciones como malnutrición, deshidratación, neumonía por aspiración (inhalación de alimentos o líquidos en los pulmones) y disminución de la calidad de vida. El tratamiento de la disfagia depende de su causa subyacente y de su gravedad y puede incluir modificaciones dietéticas, terapia de deglución, medicación o intervenciones quirúrgicas.
Plan de cuidado de disfagia
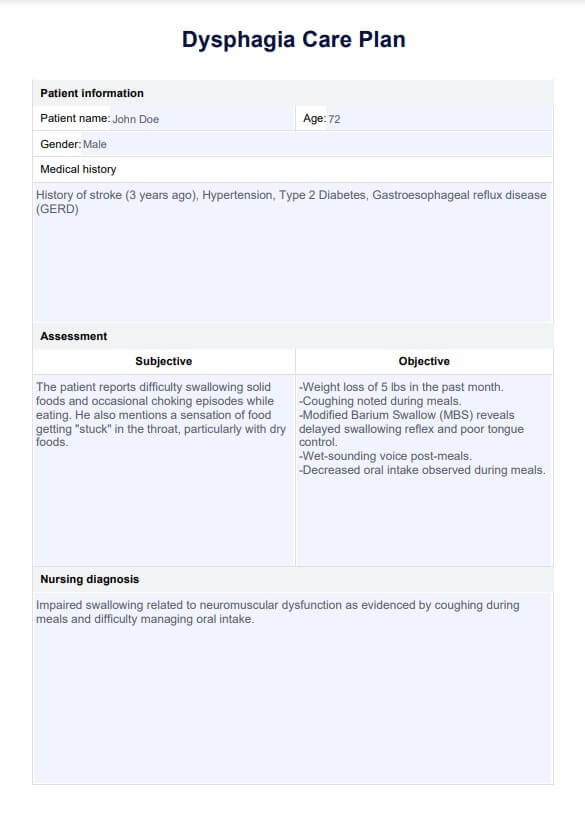
Plan de cuidado de disfagia | Ejemplo
Los síntomas y las causas de la disfagia
Los síntomas de la disfagia pueden variar en función de la causa subyacente y de la gravedad de la afección. Entre los síntomas más comunes se incluyen:
- Dificultad para tragar: Es el síntoma principal de la disfagia. Puede tener la sensación de que la comida se queda atascada en la garganta o el pecho, o puede sentir dolor o molestias al tragar.
- Dolor: Algunas personas con disfagia pueden experimentar dolor al tragar (odinofagia). Este dolor puede producirse en cualquier parte desde la boca hasta el pecho.
- Tos o ahogo: La dificultad para tragar puede provocar tos o asfixia, sobre todo si la comida o el líquido entran en las vías respiratorias en lugar de bajar por el esófago.
- Babeo: La disfagia puede causar dificultad para controlar la saliva, lo que provoca babeo.
- Regurgitación: Los alimentos o líquidos pueden volver a la boca o la garganta después de tragar, sobre todo si los músculos que generalmente mantienen cerrado el esófago son débiles.
- Pérdida de peso inexplicable: La disfagia puede dar lugar a una ingesta inadecuada de alimentos y líquidos, con la consiguiente pérdida de peso.
- Neumonía por aspiración: En casos graves, cuando la comida, los líquidos o la saliva se inhalan hacia los pulmones (aspiración), pueden causar neumonía, lo que provoca síntomas como fiebre, tos y dificultad para respirar.
Las causas de la disfagia pueden clasificarse a grandes rasgos en dos tipos principales: disfagia orofaríngea y disfagia esofágica.
Disfagia orofaríngea
Este tipo de disfagia implica problemas para tragar en la boca y la garganta (faringe). Las causas de la disfagia orofaríngea incluyen:
- Trastornos neurológicos como el ictus, la enfermedad de Parkinson, la esclerosis múltiple o la esclerosis lateral amiotrófica (ELA).
- Anomalías estructurales o trastornos que afectan a los músculos y nervios de la garganta o la boca, como tumores, inflamación o debilidad muscular.
- Afecciones que afectan a la coordinación y el movimiento, como la distrofia muscular o la miastenia grave.
- Cambios en la función de deglución relacionados con el envejecimiento.
Disfagia esofágica
Este tipo de disfagia implica problemas para tragar en los músculos del esófago, el tubo muscular que conecta la garganta con el estómago. Las causas de la disfagia esofágica incluyen:
- La enfermedad por reflujo gastroesofágico (ERGE) puede causar estrechamiento o inflamación del esófago.
- Estenosis o estrechamiento esofágico debido a la formación de tejido cicatricial por afecciones como el reflujo ácido, la radioterapia o la ingestión de sustancias corrosivas.
- Tumores esofágicos, tanto benignos como malignos.
- Trastornos que afectan al movimiento y la coordinación de los músculos esofágicos, como la acalasia o el espasmo esofágico difuso.
- Enfermedades sistémicas como la esclerodermia o la esofagitis eosinofílica.
El tratamiento de la disfagia depende de su causa subyacente y de su gravedad. Puede incluir modificaciones dietéticas (como alterar la textura o consistencia de los alimentos), terapia de deglución, medicación, procedimientos de dilatación para ensanchar el esófago o intervenciones quirúrgicas. El diagnóstico precoz y el tratamiento adecuado son esenciales para mejorar la función de deglución y prevenir complicaciones.
Diagnóstico de la disfagia
El diagnóstico de la disfagia implica una combinación de evaluación de la historia clínica, exploración física y diversas pruebas diagnósticas. He aquí un resumen del proceso de diagnóstico de la disfagia:
1. Evaluación del historial médico
El profesional de la salud hará preguntas detalladas sobre los síntomas del individuo, incluyendo cuándo empezaron, su gravedad y cualquier factor que los empeore o mejore. También indagará sobre afecciones médicas subyacentes, cirugías anteriores, medicamentos y hábitos alimentarios.
2. Examen físico
Un examen físico puede incluir la evaluación de la boca, la garganta y el cuello en busca de signos de anomalías o inflamación. El profesional de la salud también puede evaluar la fuerza y la coordinación de los músculos faciales y valorar la capacidad del individuo para tragar observándole tragar saliva o pequeños sorbos de agua.
3. Evaluación clínica de la deglución
Una evaluación clínica de la deglución, a menudo realizada por un logopeda (SLP), implica una serie de pruebas para evaluar la capacidad del individuo para tragar diferentes consistencias de alimentos y líquidos. Esta evaluación puede incluir la observación de la deglución, la evaluación de la función motora oral y ensayos con diversas texturas de alimentos y líquidos para identificar cualquier dificultad o anomalía.
- Estudios de imagen: Los estudios de imagen son esenciales para diagnosticar la disfagia. Entre las técnicas fundamentales se incluyen el estudio de la deglución de bario, la endoscopia y la manometría esofágica. Estas pruebas permiten visualizar y evaluar la función de deglución, ayudando a identificar los problemas subyacentes.
- Estudio de deglución de bario (deglución de bario modificada): Esta prueba de imagen consiste en tragar alimentos o líquidos mezclados con bario, un material de contraste visible en las radiografías. Se utilizan imágenes de rayos X o fluoroscopia para observar el proceso de deglución en tiempo real e identificar cualquier anomalía, como la aspiración o el estrechamiento del esófago.
- Endoscopia: Puede realizarse una endoscopia gastrointestinal superior (esofagogastroduodenoscopia o EGD) para visualizar el interior del esófago, el estómago y el tubo digestivo superior mediante un instrumento flexible e iluminado llamado endoscopio. La endoscopia puede ayudar a identificar anomalías estructurales, inflamación, tumores o estenosis que puedan estar causando disfagia.
- Manometría esofágica: Esta prueba mide la presión y la coordinación de las contracciones musculares del esófago mediante un tubo fino y flexible (catéter) que se introduce por la nariz o la boca hasta el esófago. La manometría esofágica puede ayudar a diagnosticar afecciones que afectan a la motilidad esofágica, como la acalasia o el espasmo.
4. Pruebas adicionales
Pueden solicitarse pruebas o evaluaciones adicionales, como estudios de imagen (tomografía computarizada, resonancia magnética), monitorización del pH para evaluar la presencia de reflujo ácido o biopsia para evaluar muestras de tejido en busca de inflamación, infección o malignidad.
Una vez establecido el diagnóstico, pueden aplicarse las estrategias de tratamiento y gestión adecuadas en función de la causa subyacente y la gravedad de la disfagia. Esto puede incluir modificaciones dietéticas, terapia de deglución, medicación, procedimientos de dilatación o intervenciones quirúrgicas.
Tratamiento de la disfagia
El tratamiento de la disfagia depende de su causa subyacente, gravedad y factores individuales. He aquí un resumen de las opciones de tratamiento:
- Modificaciones dietéticas: Ajustar la textura y la consistencia de los alimentos y los líquidos puede hacer que la deglución sea más accesible y segura. Esto puede implicar consumir alimentos blandos o en puré, líquidos espesados o evitar los alimentos difíciles de tragar.
- Terapia de la deglución: Los patólogos del habla (SLP) pueden proporcionar ejercicios y técnicas para mejorar la función de deglución. Pueden incluir ejercicios específicos de deglución, ajustes posturales y estrategias para coordinar los movimientos de deglución.
- Medicamentos: Dependiendo de la causa subyacente de la disfagia, pueden prescribirse medicamentos para aliviar los síntomas o controlar los factores contribuyentes. Por ejemplo, los inhibidores de la bomba de protones (IBP) o los antagonistas de los receptores H2 pueden recetarse para la enfermedad por reflujo gastroesofágico (ERGE), mientras que las inyecciones de toxina botulínica pueden utilizarse para afecciones como la acalasia.
- Dilatación: Pueden realizarse procedimientos de dilatación esofágica para ensanchar las zonas estrechas del esófago causadas por estenosis u otras anomalías estructurales. Esto puede ayudar a mejorar la función de deglución y aliviar los síntomas.
- Intervenciones quirúrgicas: En algunos casos, pueden ser necesarias intervenciones quirúrgicas para abordar los problemas estructurales subyacentes que contribuyen a la disfagia. Esto podría incluir la extirpación de un tumor, una fundoplicatura para la ERGE o una miotomía para afecciones como la acalasia.
- Sondas de alimentación: En los casos graves en los que la ingesta oral no es posible o segura, pueden utilizarse temporal o permanentemente sondas de alimentación para proporcionar nutrición e hidratación. Puede tratarse de una gastrostomía nasogástrica (PEG) o una sonda de yeyunostomía.
- Cambios en el estilo de vida y la dieta: Hacer modificaciones en el estilo de vida, como comer comidas más pequeñas y frecuentes, evitar tumbarse inmediatamente después de comer y mantener una buena higiene bucal, puede ayudar a controlar los síntomas de la disfagia.
- Abordar las afecciones subyacentes: Tratar las afecciones médicas subyacentes que contribuyen a la disfagia, como los trastornos neurológicos, las enfermedades autoinmunes o el cáncer, es esencial para una gestión eficaz.
Los planes de tratamiento de la disfagia se adaptan a las necesidades únicas de cada paciente y pueden implicar a un equipo de profesionales de la salud como SLP, gastroenterólogos, otorrinolaringólogos, dietistas y cirujanos. El seguimiento y la supervisión regulares son vitales para evaluar la eficacia del tratamiento y realizar los ajustes necesarios.
¿Qué incluye un plan de cuidados de la disfagia?
La elaboración de un plan de cuidados es esencial para optimizar los resultados del paciente a fin de mantener una ingesta nutricional adecuada y minimizar el riesgo de aspiración y las complicaciones asociadas. La disfagia, caracterizada por dificultades para tragar, plantea retos importantes para mantener una ingesta alimentaria adecuada y prevenir la neumonía por aspiración, sobre todo entre los adultos mayores y las personas con trastornos neurológicos.
En este plan de cuidados, describimos las intervenciones de enfermería basadas en pruebas para promover técnicas seguras de deglución, gestionar los trastornos de la deglución y colaborar con otros profesionales de la salud para proporcionar una atención holística a los pacientes con disfagia.
Aplicando estas intervenciones y vigilando de cerca el estado del paciente, las enfermeras pueden gestionar eficazmente la disfagia, prevenir la aspiración y mejorar la calidad general de los cuidados.
Valoración y diagnóstico de enfermería
Una evaluación exhaustiva de enfermería debe identificar las posibles dificultades para tragar, los factores de riesgo de aspiración y las necesidades de cuidados bucodentales para garantizar una atención de enfermería adecuada. A diagnóstico de enfermería debe realizarse para identificar los problemas específicos que contribuyen a la deglución deficiente, como la disfagia orofaríngea o el riesgo de aspiración. Esto ayudará a señalar la raíz del problema y permitirá proporcionar los cuidados adecuados.
Mantener una ingesta nutricional adecuada
Colabore con los patólogos del habla para desarrollar formas de ayudar a los pacientes con problemas de deglución. Estas técnicas deben garantizar que el paciente pueda ingerir suficientes alimentos de forma segura, incluso con problemas de deglución. Las soluciones basadas en pruebas pueden evitar que los pacientes con problemas de deglución aspiren sus alimentos y promover hábitos de deglución seguros.
Prevención de la neumonía por aspiración
Es esencial cuidar la boca limpiándola con regularidad y evitando la acumulación de bacterias. También puede reducir el riesgo de aspiración comiendo despacio, masticando bien los alimentos y evitando los cereales calientes u otros alimentos problemáticos. Eduque al paciente y a los cuidadores sobre estas estrategias para prevenir la aspiración.
Evaluación y tratamiento de la deglución
Para garantizar una deglución segura durante las comidas, es esencial que un especialista en habla y lenguaje evalúe la función de deglución y recomiende las intervenciones adecuadas. Esta evaluación puede ayudar a identificar técnicas de deglución seguras, como mantener una posición erguida durante las comidas y tragar porciones pequeñas y manejables de restos de comida, lo que puede reducir el riesgo de aspiración.
Colaboración con profesionales de la salud
Colabore con otros profesionales de la salud, como logopedas, terapeutas respiratorios y médicos, para mejorar los resultados de los pacientes en el tratamiento de la disfagia. Coordinar su atención garantiza unas prácticas de deglución seguras y minimiza el mayor riesgo de complicaciones respiratorias para los pacientes con alimentación enteral o sondas endotraqueales/traqueotomía.
¿Cómo funciona nuestra Plantilla de cuidados de la disfagia?
La plantilla del Plan de cuidados de la disfagia sirve de marco estructurado para que los Profesionales de la salud valoren, planifiquen, apliquen y evalúen los cuidados de los pacientes con disfagia. He aquí cómo funciona:
- Evaluación: Profesionales de la salud evalúan la función de deglución, la nutrición y la salud respiratoria del paciente, teniendo en cuenta el historial médico, los síntomas y los factores de riesgo de aspiración.
- Diagnóstico: La plantilla ayuda a identificar los diagnósticos de enfermería para el deterioro de la deglución y el riesgo de aspiración. Esto prioriza las áreas de atención y adapta las intervenciones a las necesidades del paciente.
- Objetivos y resultados esperados: Esta plantilla ayuda a los profesionales de la salud a establecer objetivos alcanzables para la gestión de la disfagia, con resultados deseados para evaluar la eficacia de la intervención.
- Intervenciones de enfermería: La plantilla proporciona intervenciones de enfermería para la disfagia, incluyendo la gestión de la nutrición, los cuidados bucales y la colaboración con profesionales de la salud para promover prácticas seguras de deglución.
- Seguimiento y evaluación: La supervisión y la evaluación continuas son cruciales para seguir los progresos, identificar cambios o complicaciones y ajustar el plan de cuidados en consecuencia. Esto ayuda a lograr los resultados deseados y a prevenir acontecimientos adversos.
- Educación del paciente: La plantilla educa a pacientes y cuidadores sobre el tratamiento de la disfagia, las modificaciones de la dieta, las técnicas de deglución y los signos de aspiración, promoviendo la participación activa en los cuidados y el cumplimiento del plan.
- Plan de seguimiento: La plantilla sugiere programar citas periódicas con los profesionales de la salud pertinentes, asegurando la continuidad de los cuidados y el seguimiento continuo del estado del paciente y su respuesta al tratamiento.
- Documentación: La documentación minuciosa es crucial para captar todos los aspectos de la evaluación, las intervenciones y los resultados. Facilita la comunicación, garantiza el cumplimiento de las normas y apoya la continuidad de los cuidados.
Preguntas Frecuentes
El plan de cuidados de la disfagia tiene como objetivo mejorar los trastornos de la deglución relacionados con la función, mantener una nutrición adecuada, prevenir la neumonía por aspiración y mejorar la calidad de vida general del paciente.
Las intervenciones para la disfagia incluyen la modificación de la textura de la dieta, la aplicación de técnicas de deglución, la prestación de cuidados bucales, la coordinación con otros profesionales de la salud y el seguimiento de la evolución del paciente.
Las cuatro etapas de la disfagia son la fase preparatoria oral, la fase oral, la cavidad oral, la fase faríngea y la fase esofágica. Estas etapas representan los acontecimientos que intervienen en la deglución, desde la masticación y la formación de un bolo hasta el paso por la garganta y el esófago.