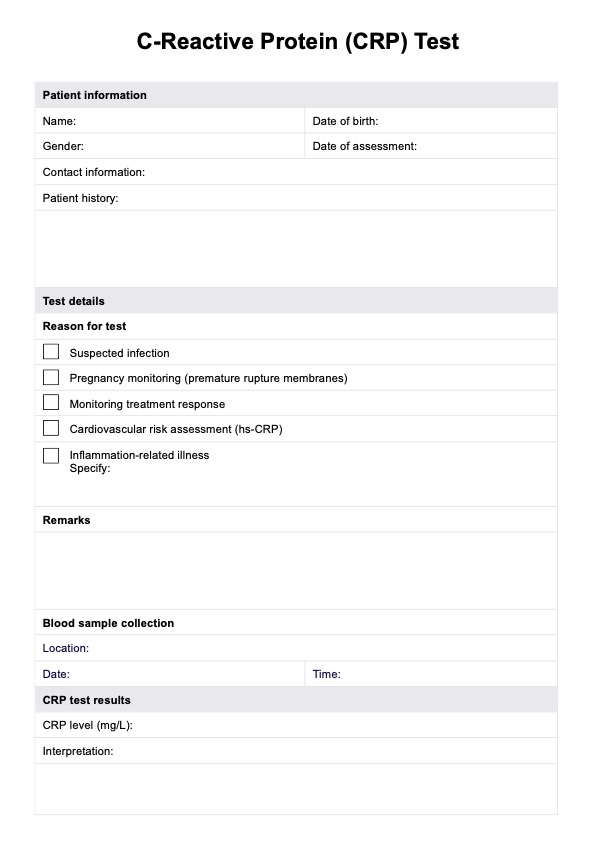
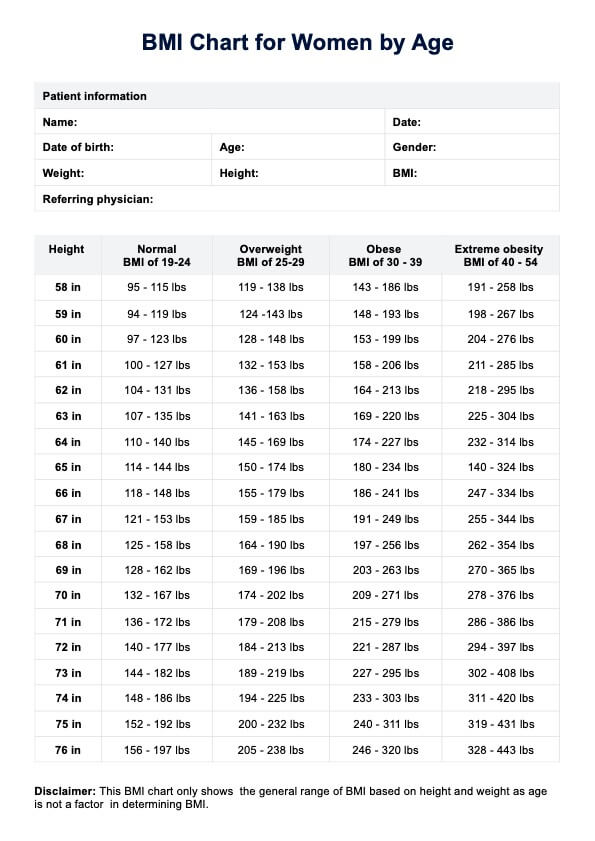
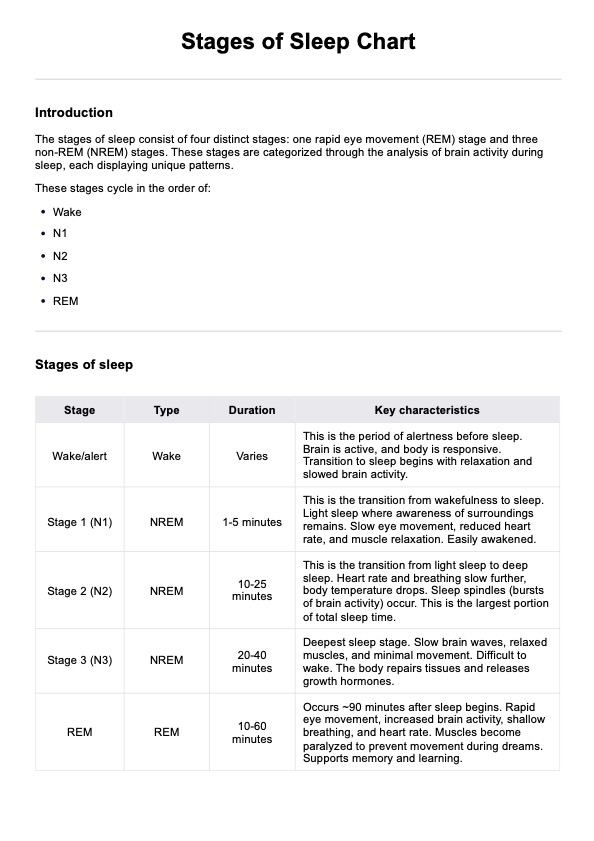
La Escala SIT está diseñada para medir el impacto del comportamiento autolesivo en los individuos en términos de trauma. Evalúa las consecuencias psicológicas y emocionales de las autolesiones, proporcionando información sobre la gravedad del trauma asociado a las autolesiones. Los profesionales de la salud mental utilizan la Escala SIT para fundamentar la planificación del tratamiento, las estrategias de intervención y la supervisión del progreso en individuos que presentan conductas autolesivas.

Escala de autolesión trauma
Explore la Escala de autolesiones y traumatismos: Comprender, evaluar y recorrer el camino hacia la sanación de las autolesiones y los traumas asociados.
Escala de autolesión trauma Template
Commonly asked questions
La puntuación de la escala SIT suele basarse en una serie de guías proporcionadas por los creadores de la prueba. Los criterios específicos asignan puntuaciones a las respuestas individuales, que luego se agregan para generar una puntuación total. Las puntuaciones más altas suelen indicar un impacto más significativo del trauma relacionado con las autolesiones.
No, la Escala SIT no es una herramienta de diagnóstico en sí misma. En su lugar, es un instrumento de evaluación utilizado por los profesionales de la salud mental para recopilar información sobre el impacto psicológico y emocional de las autolesiones. Aunque la escala proporciona información valiosa sobre las experiencias del individuo, un diagnóstico suele implicar una evaluación clínica exhaustiva que tenga en cuenta múltiples factores.
EHR and practice management software
Get started for free
*No credit card required
Free
$0/usd
Unlimited clients
Telehealth
1GB of storage
Client portal text
Automated billing and online payments