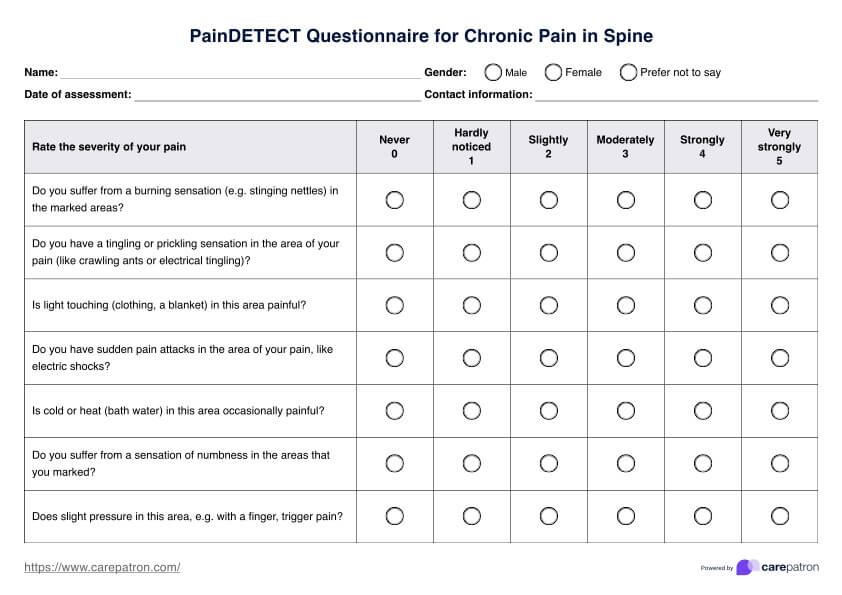
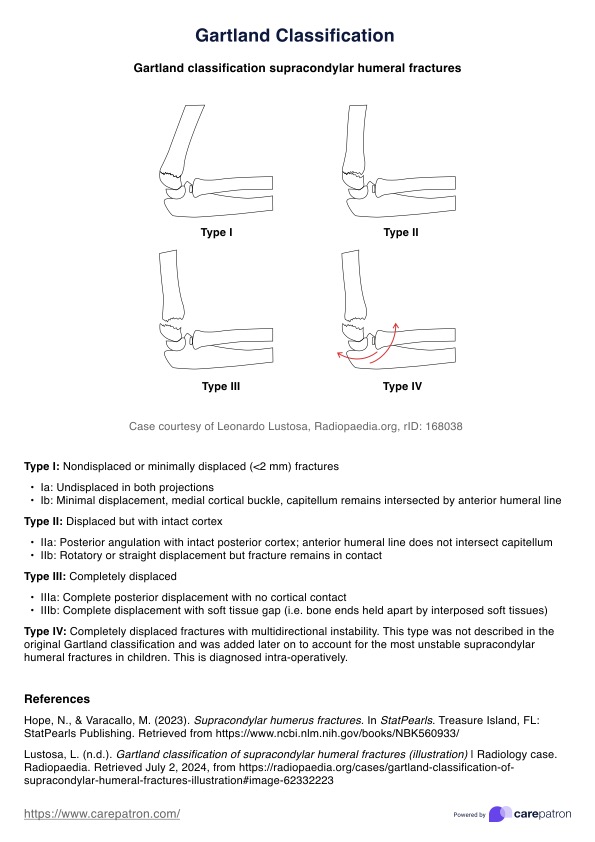
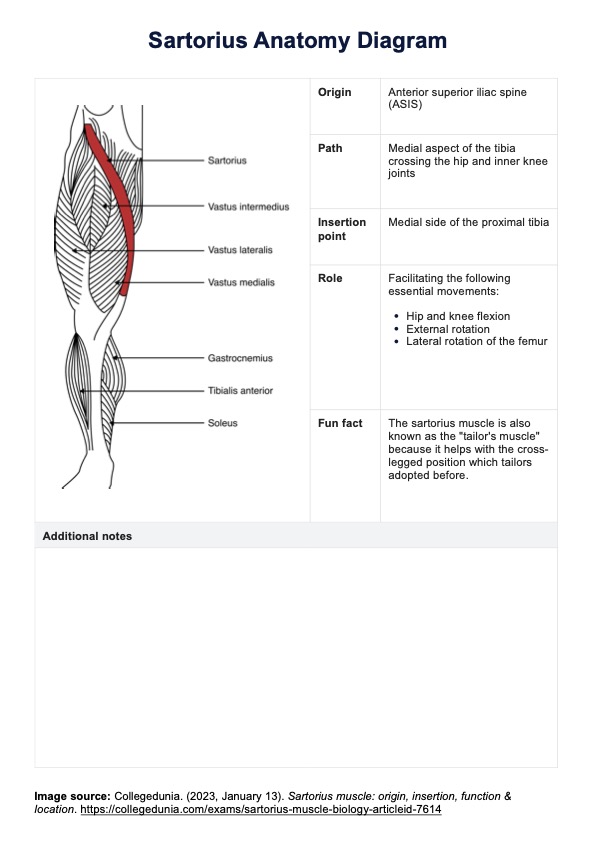
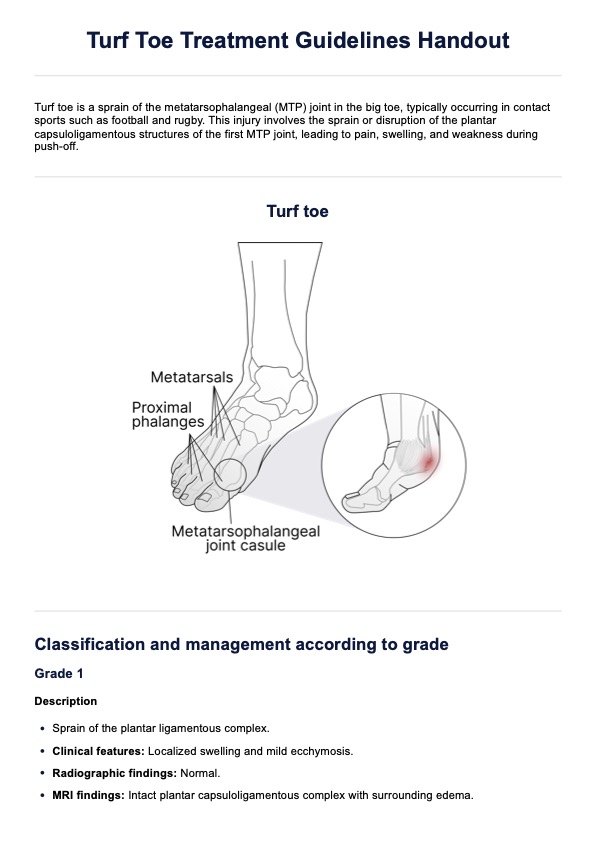
Pautas para el tratamiento del dolor
Descubra las Guías para el tratamiento del dolor basadas en pruebas y diseñadas para mejorar la atención al paciente. Aprenda estrategias para diagnosticar, tratar y gestionar eficazmente el dolor agudo y crónico.


¿Qué son las Guías para el tratamiento del dolor?
Las Guías para el tratamiento del dolor son una revisión sistemática de recomendaciones diseñadas para ayudar a proporcionar una atención eficaz a los pacientes que sufren dolor crónico y agudo. Estas guías se basan en las pruebas científicas más recientes y pretenden mejorar los resultados de los pacientes mediante guías de práctica clínica que proporcionan estrategias claras y basadas en pruebas para evaluar, diagnosticar y tratar el dolor.
Su objetivo principal es garantizar que los pacientes reciban un alivio del dolor eficaz y seguro, al tiempo que se abordan los posibles daños asociados a los tratamientos del dolor. Estas guías estandarizan las prácticas asistenciales, promueven las mejores prácticas y apoyan la toma de decisiones clínicas, garantizando la seguridad y el bienestar del paciente.
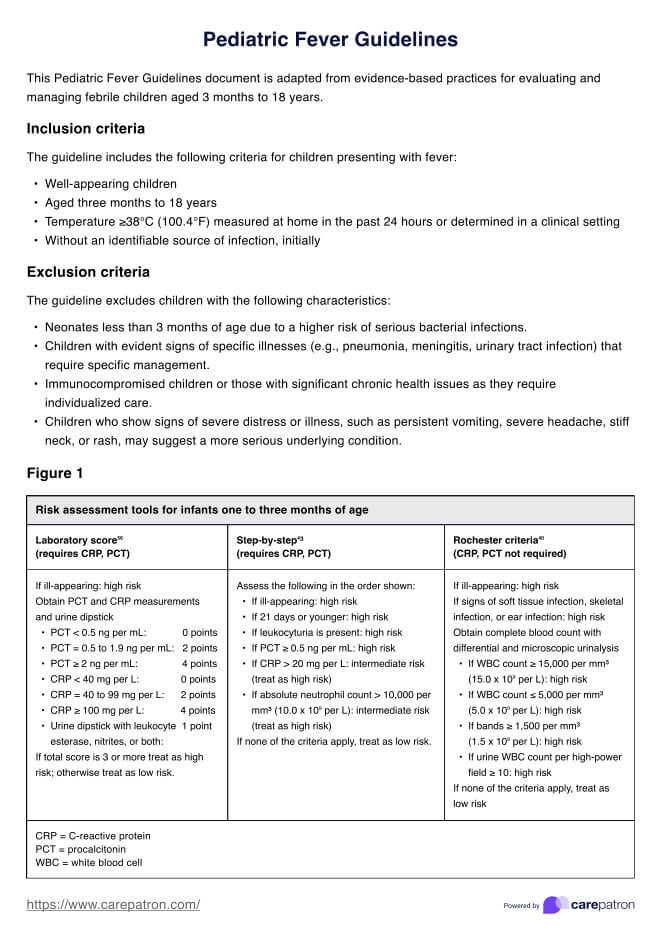
Las guías ayudan a evaluar el dolor de los pacientes mediante la historia médica, los exámenes físicos y las herramientas de evaluación del dolor. Recomiendan opciones de tratamiento y orientan las prescripciones iniciales de opiáceos, las dosis y la duración del tratamiento. Es crucial iniciar los opioides con cuidado, evaluando los beneficios y riesgos individuales antes de considerar la terapia con opioides.
Evalúa riesgos como el trastorno por consumo de opiáceos, utilizando medidas de seguridad como los PDMP y considerando alternativas no opiáceas. Hacen hincapié en la educación del paciente y en la toma de decisiones compartida. El tratamiento del dolor es continuo y requiere seguimientos regulares para ajustar los tratamientos y prevenir daños.
Pautas para el tratamiento del dolor
Pautas para el tratamiento del dolor | Ejemplo
¿Qué tipos de dolor abordan las Guías para el tratamiento del dolor?
Las Guías para el tratamiento del dolor abordan diversos tipos de dolor para proporcionar estrategias y tratamientos eficaces y seguros. Entre ellos se incluyen:
Crónico
El dolor crónico es un dolor de larga duración que persiste más allá del periodo típico de recuperación o que aparece junto con una enfermedad crónica, como la artritis o la fibromialgia. Las Guías proporcionan enfoques integrales para el manejo del dolor crónico, centrándose tanto en los tratamientos farmacológicos como en los no farmacológicos, y hacen hincapié en la importancia de los seguimientos periódicos y las evaluaciones de riesgos para prevenir el trastorno por consumo de opiáceos y otras complicaciones del tratamiento con opiáceos.
Agudo
El dolor agudo es un dolor de corta duración que suele aparecer de repente debido a una lesión, una intervención quirúrgica o una enfermedad. Las Guías ofrecen estrategias para tratar el dolor agudo con la dosis eficaz más baja de opiáceos, si es necesario, y sugieren tratamientos alternativos para minimizar el uso de opiáceos y reducir el riesgo de dependencia.
Relacionadas con afecciones específicas
El tratamiento del dolor en pacientes con anemia falciforme requiere enfoques adaptados debido a la complejidad y gravedad de sus episodios de dolor. Las Guías recomiendan estrategias de tratamiento del dolor tanto inmediatas como a largo plazo, incorporando tanto opioides como terapias no opioides según convenga.
Para los pacientes en cuidados terminales, el manejo eficaz del dolor agudo es crucial para garantizar el confort y la calidad de los cuidados terminales. Las guías sugieren el uso de opiáceos y otros medicamentos para controlar el dolor agudo, haciendo hincapié en la atención compasiva y la comodidad del paciente.
Relacionado con las lesiones
El dolor derivado de lesiones leves o graves se trata recomendando analgésicos adecuados, fisioterapia y otras intervenciones. Las guías hacen hincapié en la consideración cuidadosa de las prescripciones de opiáceos para evitar un posible uso indebido y garantizar la seguridad del paciente.
Intervenciones no farmacológicas comunes recomendadas en las Guías para el tratamiento del dolor
Las Guías para el tratamiento del dolor destacan la importancia de las intervenciones no farmacológicas como parte de un enfoque integral del tratamiento del dolor. Estas intervenciones pueden complementar eficazmente la terapia con opiáceos y ayudar a los médicos que prestan atención al dolor a abordar los daños potenciales asociados a los opiáceos.
Fisioterapia
Se recomienda la fisioterapia para controlar el dolor y mejorar la función. Es especialmente eficaz para la prevención de lesiones y la rehabilitación. Como parte de las guías de práctica clínica, la fisioterapia debe considerarse antes de iniciar la terapia con opiáceos y puede ayudar a reducir la necesidad de prescribir opiáceos sólo para el dolor.
Terapia cognitivo-conductual (TCC)
La TCC aborda también los aspectos psicológicos del dolor crónico, ayudando a los pacientes a desarrollar estrategias de afrontamiento y a mejorar su salud mental. Puede integrarse con los tratamientos farmacológicos para mejorar el tratamiento general del dolor.
Acupuntura y masajes
La acupuntura y el masaje son eficaces para aliviar el dolor y se recomiendan en las guías de práctica clínica como alternativas a los opiáceos para el dolor. Pueden utilizarse para tratar el dolor sin aumentar las dosis de opiáceos, reduciendo así el riesgo de dependencia y otros daños.
Terapias de ejercicio y movimiento
Para los pacientes con lumbalgia crónica, la incorporación de programas de ejercicio dirigidos puede mejorar significativamente la función y reducir potencialmente la necesidad de analgésicos opiáceos.
¿Qué papel desempeñan los profesionales de la salud en la aplicación de las Guías para el tratamiento del dolor?
Los profesionales de la salud son vitales para aplicar las Guías para el tratamiento del dolor y garantizar que los pacientes reciban una atención segura y eficaz. Desempeñan varias funciones en este proceso, entre ellas
- Realizar evaluaciones exhaustivas, incluidos historiales médicos detallados, exámenes físicos y evaluaciones del riesgo de trastorno por consumo de opiáceos, para fundamentar las estrategias de tratamiento del dolor.
- Informar a los pacientes sobre sus opciones de tratamiento del dolor, incluidos los beneficios y los riesgos de las terapias con opiáceos y sin opiáceos, participar en la toma de decisiones compartida y asegurarse de que los pacientes participan activamente en sus planes de atención.
- Incorporar terapias alternativas, como la fisioterapia y la terapia cognitivo-conductual, para reducir la dependencia de los opiáceos y mejorar el tratamiento general del dolor.
- Evalúe la eficacia de los tratamientos contra el dolor, aborde cualquier problema emergente y realice los ajustes necesarios para evitar la interrupción brusca y gestionar los daños potenciales.
- Utilice herramientas como los programas de supervisión de medicamentos recetados (PDMP) para realizar un seguimiento de las recetas de opiáceos, identificar posibles usos indebidos y garantizar prácticas de prescripción seguras. También puede utilizar la Plantilla de prescripción para agilizar el proceso de prescripción de medicamentos, garantizando la precisión y la claridad.
- Trabaje con especialistas en dolor, farmacéuticos, fisioterapeutas y profesionales de la salud conductual para proporcionar una atención coordinada y multidisciplinar adaptada a las necesidades de cada paciente.
¿Cuándo es apropiado prescribir conjuntamente naloxona a un paciente en terapia con opiáceos?
La prescripción conjunta de naloxona es apropiada para los pacientes en terapia con opiáceos en varias circunstancias para mitigar el daño potencial. Según la Guía de práctica clínica de los CDC, debe considerarse la prescripción de naloxona a los pacientes que reciben opiáceos si corren un mayor riesgo de sobredosis de opiáceos. Esta consideración es especialmente relevante durante la prescripción inicial de opiáceos y a la hora de determinar las dosis de opiáceos.
Entre los factores de alto riesgo se incluyen los antecedentes de sobredosis, los trastornos por consumo de sustancias, las dosis más altas de opiáceos o el consumo simultáneo de benzodiacepinas. Ofrecer naloxona durante la fase inicial de prescripción de opiáceos puede ser una medida preventiva para abordar los daños potenciales.
El consumo prolongado de opiáceos puede aumentar el riesgo de sobredosis, por lo que es esencial realizar evaluaciones de seguimiento y ajustar los planes de tratamiento según sea necesario. Las citas periódicas de seguimiento ayudan a controlar la respuesta del paciente a la terapia y a tomar decisiones informadas sobre la necesidad de recetar conjuntamente naloxona.
Los pacientes con mayor riesgo, como los que padecen afecciones respiratorias crónicas, disfunción renal o hepática, o a los que se les han recetado dosis elevadas de opiáceos para el dolor crónico, deben tener prioridad para la coprescripción de naloxona. El Grupo de Trabajo Interinstitucional sobre Mejores Prácticas para el Tratamiento del Dolor recomienda esta práctica para mejorar la seguridad de los pacientes y reducir las muertes relacionadas con los opiáceos.
Las guías clínicas elaboradas con revisores expertos hacen hincapié en la importancia de la flexibilidad y la atención individualizada, evitando normas inflexibles que no tengan en cuenta los factores específicos del paciente. La prescripción conjunta de naloxona forma parte de una estrategia integral para tratar el dolor al tiempo que se abordan los riesgos potenciales asociados a la terapia con opiáceos.
¿Cómo debo tratar a los pacientes que toman opiáceos y también requieren cirugía o atención de urgencia?
Un estudio de Wilson et al. (2015), titulado "Opioid Use among Same-Day Surgery Patients: Prevalence, Management, and Outcomes", destaca que el consumo de opioides es prevalente entre los pacientes quirúrgicos, en particular los que se someten a procedimientos ortopédicos y de neurocirugía. El estudio descubrió que al 18,5% de los pacientes quirúrgicos ingresados el mismo día se les prescribieron opiáceos, y al 4,4% opiáceos de acción prolongada.
El tratamiento del dolor agudo en pacientes tolerantes a los opiáceos es complejo y de alto riesgo, ya que requiere evaluaciones preoperatorias exhaustivas, la continuación de los regímenes opiáceos habituales, la adición de medicamentos coadyuvantes no opiáceos, la previsión de mayores necesidades de opiáceos, la aplicación de anestesia regional y una vigilancia intensiva.
A pesar de las recomendaciones de los expertos, el cumplimiento en el tratamiento del dolor agudo en pacientes quirúrgicos tolerantes a los opioides suele ser insuficiente. El estudio observó que sólo el 37% de los consumidores de opiáceos de acción prolongada tomaban su dosis habitual en el preoperatorio, y sólo entre el 51% y el 89% recibían medicación coadyuvante.
En los servicios de urgencias, la atención debe centrarse ahora en optimizar la prescripción de opiáceos, incorporar las perspectivas de los pacientes y garantizar el acceso a la buprenorfina y la naloxona, ya que es evidente que muchos pacientes han estado expuestos a prescripciones innecesarias de opiáceos. Los bloqueos anestésicos regionales pueden ser una parte práctica de una estrategia multimodal para reducir las necesidades de opiáceos.
Entre los factores que complican el tratamiento del dolor se incluyen el deterioro cognitivo, el dolor crónico, el abuso de sustancias, el dolor neuropático y las comorbilidades psiquiátricas. Una evaluación biopsicosocial exhaustiva es esencial para guiar un tratamiento óptimo del dolor mediante la evaluación integral de estos riesgos.
Referencia
Wilson, J. L., Poulin, P. A., Sikorski, R., Nathan, H. J., Taljaard, M., & Smyth, C. (2015). El uso de opiáceos entre los pacientes de cirugía en el mismo día: Prevalencia, manejo y resultados. Pain Research and Management, 20(6), 300-304. https://doi.org/10.1155/2015/897491
Preguntas Frecuentes
Los principios generales incluyen la evaluación exhaustiva del dolor, el uso de un enfoque multimodal, la prescripción de la dosis eficaz más baja de analgésicos y el seguimiento y ajuste periódicos de los tratamientos.
Entre las estrategias habituales se incluyen la medicación (opiácea y no opiácea), la terapia física, la terapia cognitivo-conductual (TCC), la acupuntura y las modificaciones del estilo de vida como el ejercicio y el control del estrés.
Los planes de tratamiento del dolor proporcionan enfoques de tratamiento estructurados e individualizados que pueden mejorar el control del dolor, potenciar la función y mejorar la calidad de vida de las personas con dolor crónico.