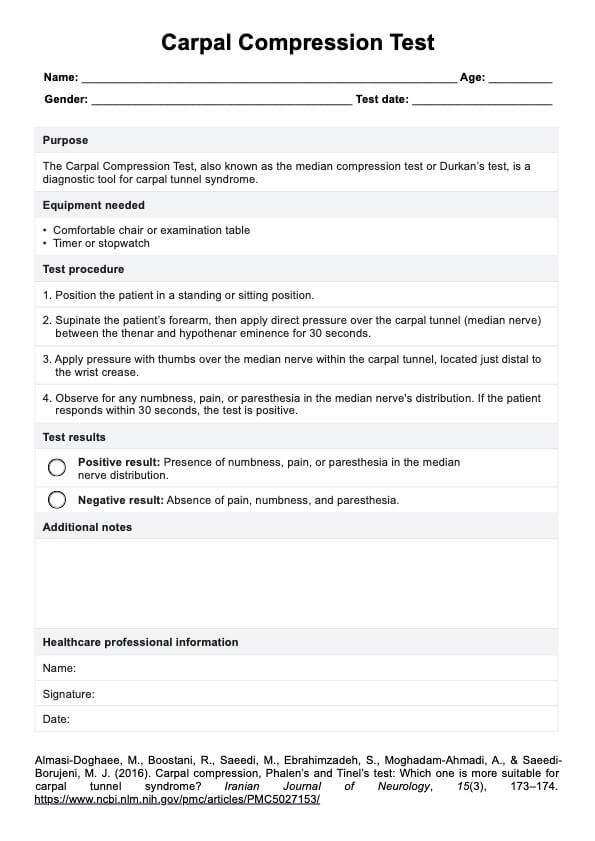
Prueba de dial para rodilla
Explore la plantilla Dial Test de Carepatron para evaluar y documentar con exactitud la inestabilidad de la rodilla, mejorando la precisión diagnóstica en el entorno clínico.


¿Qué es la inestabilidad posterolateral de rodilla?
La inestabilidad posterolateral de la rodilla (ILRP) es una afección caracterizada por la laxitud o soltura en la esquina posterolateral (CLP) de la rodilla, que puede provocar importantes problemas de estabilidad y molestias. Esta inestabilidad afecta a la cara externa de la rodilla, donde la tibia (espinilla) se une al fémur (hueso del muslo), comprometiendo la capacidad de la rodilla para soportar fuerzas de rotación.
Los síntomas de la inestabilidad posterolateral de la rodilla suelen incluir dolor e hinchazón en la cara externa de la rodilla, sensación de que la rodilla cede durante la actividad y dificultad con los movimientos de torsión o giro. Los pacientes también pueden referir una sensación de bloqueo o enganche de la rodilla, sobre todo al intentar cambiar de dirección rápidamente.
Causas de la inestabilidad posterolateral de la rodilla
La inestabilidad posterolateral de la rodilla suele ser el resultado de lesiones traumáticas, típicamente observadas en deportes o accidentes graves, en los que la rodilla experimenta golpes directos o sufre giros bruscos y enérgicos, que pueden dañar el ligamento cruzado anterior y otras estructuras críticas para la estabilidad lateral de la rodilla.
Las lesiones del compartimento ligamentoso lateral, incluidos el ligamento colateral lateral, el ligamento popliteofibular y la lesión de la esquina posterolateral, son fuentes habituales de inestabilidad. Estas estructuras son vitales para prevenir la apertura lateral excesiva y la inestabilidad rotacional de la rodilla. Las lesiones aisladas del ligamento colateral fibular, aunque menos frecuentes, también contribuyen significativamente a la inestabilidad general.
Las lesiones posterolaterales combinadas de rodilla plantean un reto particular, ya que afectan a múltiples componentes estabilizadores simultáneamente, y a menudo requieren enfoques integrales que incluyen la reconstrucción del ligamento cruzado posterior para restaurar la estabilidad y la función adecuadamente. Estas lesiones complejas requieren un conocimiento profundo de la mecánica de la rodilla y a menudo implican múltiples intervenciones quirúrgicas para restaurar adecuadamente la estabilidad y la función.
¿Cómo diagnosticar una inestabilidad o lesión posterolateral de rodilla?
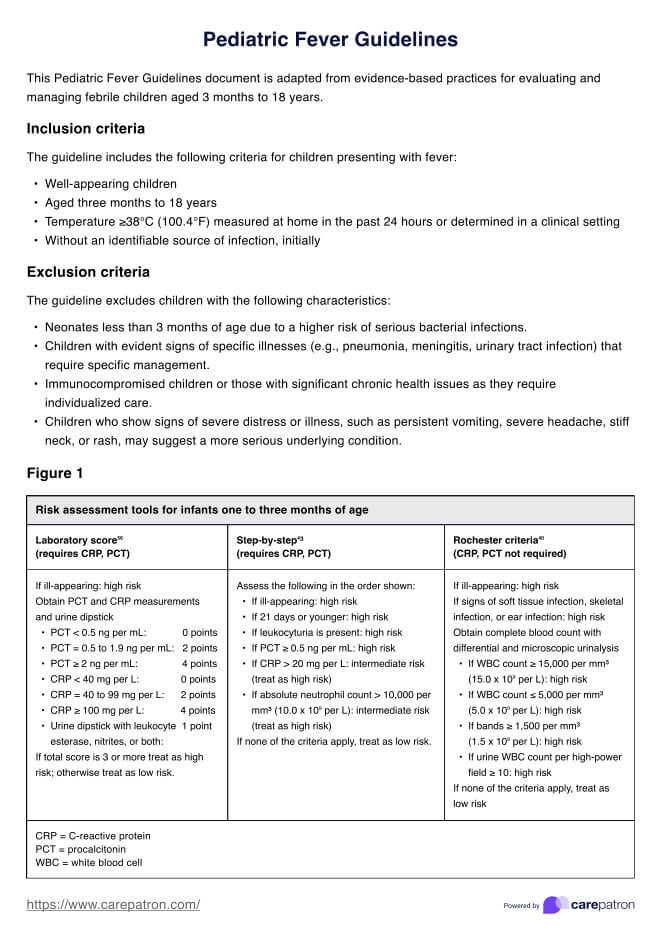
El diagnóstico de una lesión posterolateral de rodilla suele comenzar con un historial médico y un examen físico detallados, centrándose en cualquier incidente que pudiera haber provocado lesiones en la rodilla. Las herramientas de diagnóstico clave incluyen
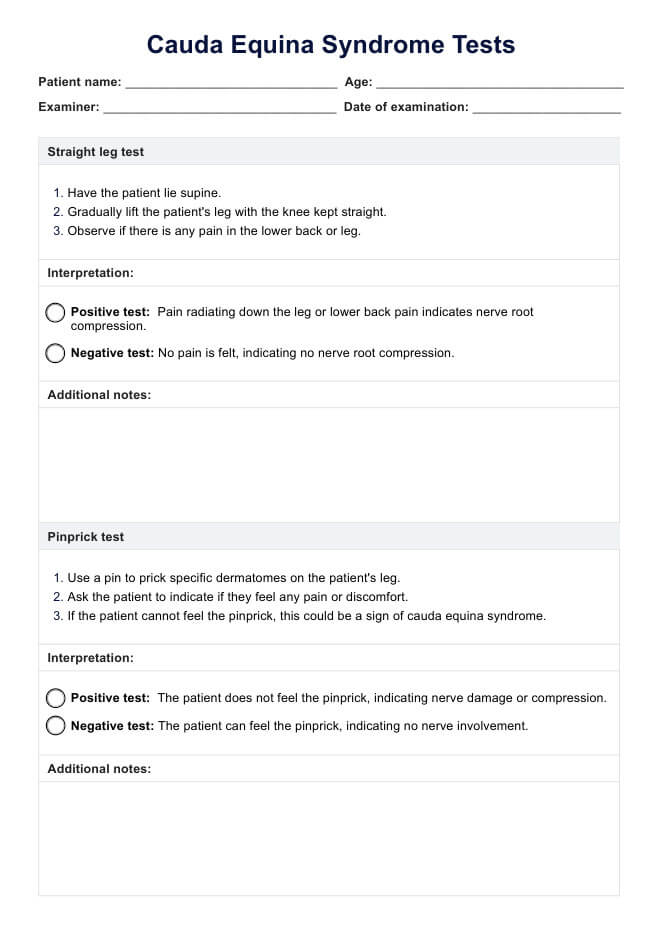
- Pruebas físicas: Maniobras específicas, como la prueba Dial, evalúan la integridad de la PLKI.
- Imágenes: Las resonancias magnéticas son especialmente útiles para visualizar el alcance de los daños en los tejidos blandos, mientras que las radiografías ayudan a descartar fracturas óseas.
- Radiografía de esfuerzo: Puede utilizarse para evaluar con mayor precisión el grado de laxitud de la rodilla.
Un diagnóstico adecuado es crucial, ya que orienta el tratamiento posterior y los procesos de rehabilitación, garantizando la mejor recuperación posible y la vuelta a la funcionalidad del paciente.
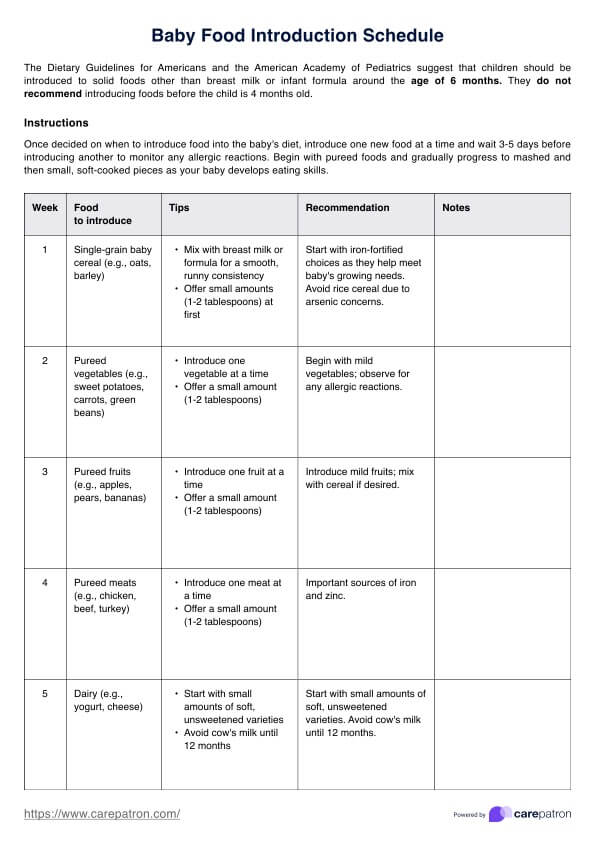
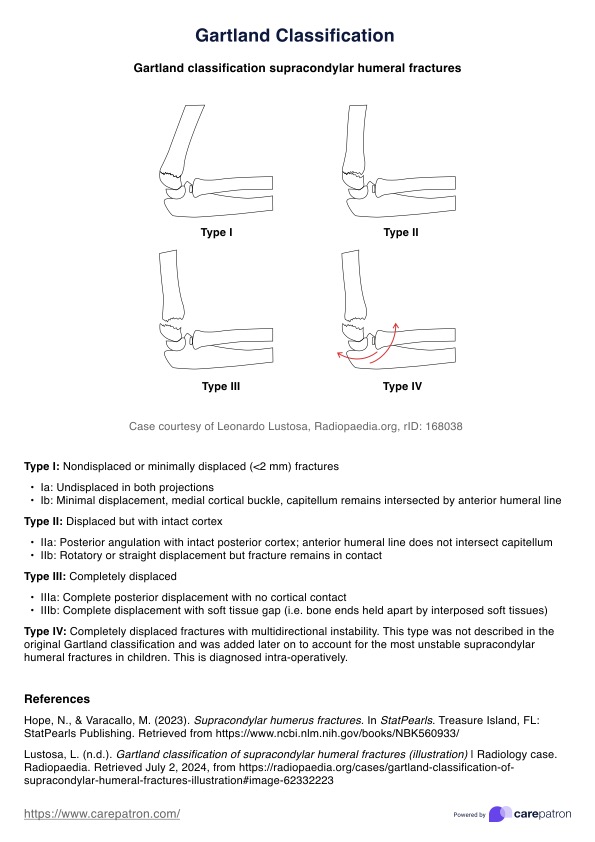
Prueba de dial para rodilla
Prueba de dial para rodilla | Ejemplo
¿Qué es la prueba Dial?
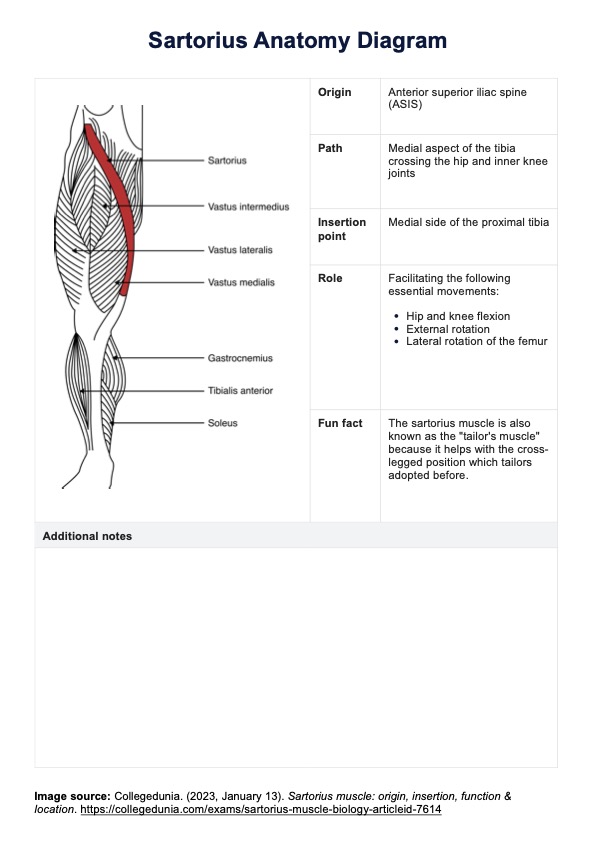
La Prueba Dial es una evaluación clínica utilizada para valorar la inestabilidad rotatoria posterolateral (IRP) de la rodilla. Esta prueba es especialmente valiosa para detectar lesiones en la esquina posterolateral de la rodilla, que pueden afectar a la estabilidad y funcionalidad de la articulación. La prueba mide principalmente la cantidad de rotación externa de la tibia con respecto al fémur y es crucial para diagnosticar la integridad de estructuras como el ligamento colateral lateral, el complejo popliteofibular y el ligamento cruzado posterior.
El objetivo de la prueba Dial es identificar discrepancias en la rotación tibial entre la pierna lesionada y la no lesionada que puedan indicar la presencia de un PLRI. Esta prueba suele utilizarse junto con otras herramientas de diagnóstico para proporcionar una evaluación completa de la estabilidad de la rodilla.
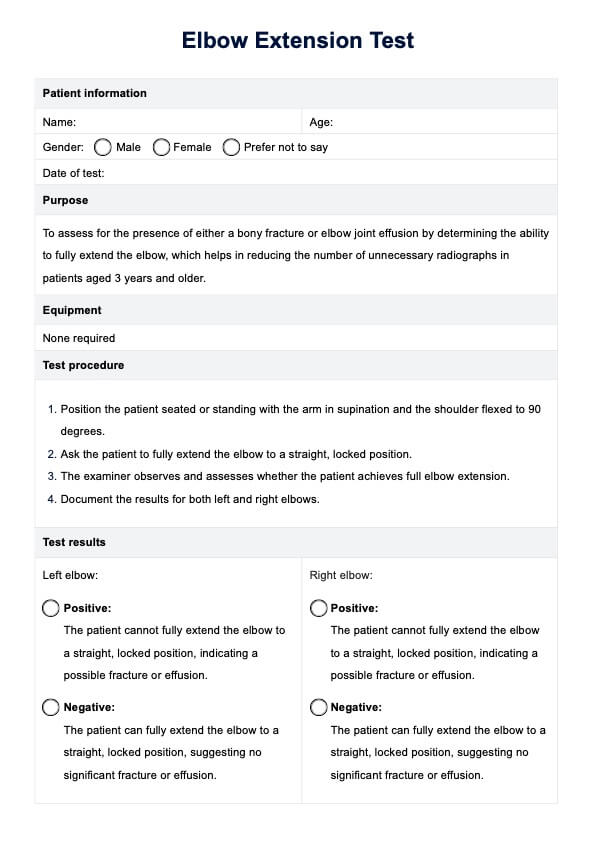
¿Cómo realizar la Prueba Dial?
La realización de la prueba Dial implica una serie de pasos diseñados para evaluar el grado de rotación externa de la tibia, que puede indicar la integridad de la PLRI:
- Coloque al paciente en decúbito prono sobre la mesa de exploración, con la rodilla flexionada a 30 grados. Esta configuración es crucial para maximizar la rotación externa de la tibia.
- El examinador ahueca los talones del paciente y los rota externamente al máximo para inducir la rotación externa de la tibia.
- Mida el ángulo pie-muslo (FTA) y compárelo con el lado contralateral. Anote cualquier diferencia significativa.
- Repita la prueba con la rodilla flexionada a 90 grados para ayudar a diferenciar entre PLRI y desgarros del LCP.
Cada paso es crucial para garantizar la precisión de la prueba y debe realizarse prestando especial atención a la respuesta del paciente y a cualquier signo de incomodidad.
¿Cuáles son las limitaciones de la prueba del dial?
Aunque la prueba Dial es una valiosa herramienta diagnóstica para evaluar la inestabilidad posterolateral de la rodilla, tiene varias limitaciones que los médicos deben tener en cuenta:
- Especificidad para la PLRI: La prueba Dial está diseñada específicamente para identificar la inestabilidad rotatoria posterolateral. No proporciona información sobre otras patologías de la rodilla o lesiones de estructuras no implicadas en la PLRI, como los aspectos anterior o medial de la rodilla. Esta especificidad significa que a menudo son necesarias pruebas e imágenes adicionales para obtener un cuadro diagnóstico completo.
- Variabilidad de la interpretación: Los resultados pueden variar en función de la técnica y la experiencia del examinador. El grado exacto de rotación externa y la naturaleza subjetiva de lo que constituye diferencias significativas de rotación entre los lados pueden provocar variabilidad en los resultados.
- Falsos positivos/negativos: Afecciones como la rigidez de los isquiotibiales o lesiones previas de rodilla pueden afectar a los resultados, dando lugar a posibles interpretaciones erróneas. Estas afecciones pueden imitar o enmascarar los síntomas de la PLRI, dando lugar a falsos positivos o negativos.
- Problemas de sensibilidad: La prueba puede no ser tan sensible en casos con lesiones de ligamentos múltiples, incluidas las lesiones combinadas que afectan al ligamento cruzado posterior. Esto puede afectar a la fiabilidad de la prueba a la hora de diagnosticar con precisión el alcance de la lesión.
Dadas estas limitaciones, la Prueba Dial debe utilizarse como parte de una estrategia de evaluación más amplia, que incorpore otras pruebas clínicas y estudios de imagen para diagnosticar con precisión las lesiones de rodilla.
¿Cómo funciona nuestra plantilla Dial Test?
Nuestra plantilla Dial Test está meticulosamente diseñada para ayudar a los profesionales sanitarios a realizar y documentar la Dial Test de forma eficaz. Esta plantilla facilita la evaluación sistemática de la inestabilidad posterolateral de la rodilla, garantizando que se recoge toda la información necesaria para un diagnóstico y una planificación del tratamiento precisos.
Paso 1: Acceder a esta plantilla
Los Profesionales de la salud pueden acceder fácilmente a la plantilla de la Prueba de Dial a través de la plataforma Carepatron. Está disponible tanto para uso digital como para impresión, lo que la hace versátil para diversos entornos clínicos, ya sea en la consulta o durante evaluaciones sobre el terreno.
Paso 2: Explicar la plantilla
Antes de iniciar la prueba, es fundamental que los profesionales expliquen la finalidad y la estructura de la plantilla al paciente o al personal sanitario que le asiste. Esto incluye discutir la lista de comprobación de la preparación, los pasos del procedimiento y cómo se registrarán los hallazgos. Asegurarse de que todos comprenden el proceso ayuda a obtener resultados precisos y mejora la cooperación del paciente.
Paso 3: Preparación para la prueba
Utilice la lista de comprobación de la preparación incluida en la Plantilla para asegurarse de que se cumplen todas las condiciones necesarias antes de comenzar la prueba. Esto incluye confirmar la ausencia de cirugías recientes en las extremidades inferiores, comprobar que no hay afecciones cutáneas y asegurarse de que la sala de exploración está preparada adecuadamente para la administración segura de la prueba.
Paso 4: Realización de la prueba
Siga los pasos detallados que se indican en la Plantilla para realizar la prueba de la esfera. Esto incluye la colocación del paciente, la rotación externa de los talones, la medición del ángulo pie-muslo y la repetición de la prueba a diferentes grados de flexión de la rodilla para evaluar las lesiones del PLRI y, potencialmente, del LCP.
Paso 5: Documentar los hallazgos
Registre los hallazgos de la prueba en las secciones designadas de la plantilla. Anote los ángulos medidos, cualquier diferencia significativa observada y otras observaciones clínicas relevantes. Esta información es crucial para determinar los siguientes pasos en el plan de cuidados del paciente.
Al utilizar nuestra Plantilla para la prueba de la esfera, los Profesionales de la salud pueden garantizar un enfoque estandarizado para diagnosticar la inestabilidad posterolateral de la rodilla, mejorando la precisión y fiabilidad de los resultados de la prueba. Esta plantilla no sólo ayuda en el proceso de evaluación, sino que también mejora la documentación y los cuidados de seguimiento.
Ventajas de utilizar nuestra plantilla
Nuestra plantilla para la Prueba de Dial ofrece varias ventajas significativas a los Profesionales de la salud que se ocupan de las lesiones de rodilla, en particular de la inestabilidad posterolateral de la rodilla. He aquí algunas ventajas clave del uso de esta plantilla:
- Procedimiento de prueba estandarizado: La Plantilla garantiza que la Prueba Dial se realice de forma coherente y correcta en diferentes entornos. Al estandarizar el procedimiento de la prueba, se minimiza la variabilidad de los resultados debida a las diferencias entre examinadores, lo que aumenta la fiabilidad del diagnóstico.
- Documentación mejorada: Con campos designados para registrar cada paso de la prueba y sus hallazgos, la Plantilla simplifica la documentación. Este registro detallado tiene un valor incalculable para seguir la evolución del paciente a lo largo del tiempo, compartir información con otros profesionales de la salud y mantener un historial completo del paciente.
- Mejora de la educación del paciente: La Plantilla sirve como herramienta educativa, ayudando a los pacientes a comprender el propósito y el proceso de la Prueba Dial. Esta transparencia puede aliviar la ansiedad del paciente ante el procedimiento y fomentar su cooperación, lo que conduce a unos resultados más precisos de la prueba.
- Facilita la formación: La Plantilla es un recurso excelente para formar a los nuevos miembros del personal. Proporciona un marco claro para enseñar los pasos del procedimiento e interpretar los resultados, garantizando que todos los profesionales tengan las habilidades necesarias para realizar la prueba con eficacia.
- Referencia rápida en la práctica clínica: Diseñada para facilitar su uso, la plantilla actúa como referencia rápida, permitiendo a los Profesionales de la salud realizar eficazmente la Prueba de la esfera sin omitir ningún paso crítico. Esto puede resultar especialmente útil en entornos clínicos ajetreados en los que el tiempo y la precisión son primordiales.
La utilización de nuestra Plantilla de Prueba Dial puede mejorar significativamente la evaluación de la inestabilidad posterolateral de la rodilla, proporcionando beneficios que se extienden desde la sala de exploración hasta el ámbito más amplio de la gestión del paciente y la coordinación de los cuidados.
Tratamiento de las lesiones del ángulo posterolateral
El tratamiento de las lesiones de la esquina posterolateral (CLP) de la rodilla requiere un enfoque personalizado debido a la variabilidad de la gravedad y el tipo de lesión. Inicialmente, puede sugerirse un tratamiento conservador, que incluya fisioterapia dirigida a fortalecer la rodilla, mejorar la estabilidad y reducir la inflamación. En los casos en que sea necesario un apoyo adicional, sobre todo durante la recuperación, el uso de una rodillera puede ayudar a estabilizar la articulación y evitar daños mayores mientras se desarrolla el proceso de sanación.
En el caso de lesiones de LCP más graves o complejas, puede ser necesaria una reparación o reconstrucción mediante cirugía de rodilla para restaurar la integridad anatómica y la funcionalidad de la rodilla. El ligamento cruzado posterior, a menudo implicado en estas lesiones, puede requerir una reconstrucción para restablecer la función de la rodilla, como se detalla en estudios publicados en revistas como J Bone Joint Surg. Este tipo de cirugía es crucial para las lesiones graves del ligamento cruzado posterior, que suelen producirse junto con daños en otras estructuras laterales de la rodilla.
La reconstrucción anatómica posterolateral de rodilla puede ser necesaria cuando existen daños extensos que afectan a múltiples estructuras. Esta cirugía pretende reconstruir la compleja anatomía de la esquina posterolateral de la rodilla, abordando problemas como la inestabilidad rotatoria posterolateral, una afección caracterizada por un aumento de la rotación externa de la tibia con respecto al fémur.
Tras cualquier intervención quirúrgica, es esencial un programa de rehabilitación integral. Dichos programas suelen centrarse en la recuperación gradual de la fuerza, la flexibilidad y la función general mediante fisioterapia específica.
Para obtener unos resultados óptimos del tratamiento, es fundamental consultar a un profesional de la salud. Los especialistas tienen en cuenta diversos factores, como la salud general del paciente, su nivel de actividad y los detalles específicos de la lesión, para diseñar el plan de tratamiento más adecuado. Este enfoque personalizado garantiza que los pacientes reciban la atención necesaria para facilitar una recuperación eficaz y la vuelta a sus actividades cotidianas.
Preguntas Frecuentes
La Prueba Dial es un procedimiento clínico utilizado para evaluar la inestabilidad rotatoria posterolateral (IRP) de la rodilla midiendo la rotación externa de la tibia en comparación con el fémur.
El mecanismo de la Prueba Dial consiste en rotar externamente al máximo la tibia en dos ángulos diferentes de flexión de la rodilla (30 y 90 grados) para identificar la inestabilidad en la esquina posterolateral de la rodilla.
Una Prueba Dial positiva indica una movilidad rotacional excesiva, que puede sugerir inestabilidad rotacional posterolateral (IRP) o daños en estructuras como el ligamento cruzado posterior (LCP), dependiendo de los ángulos en los que se observen las anomalías.