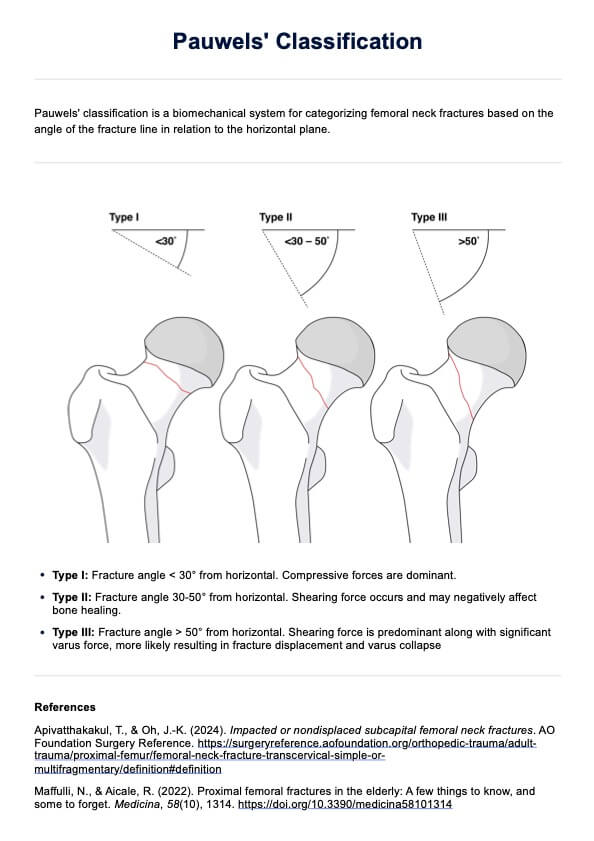
Prueba de trastorno depresivo persistente
Explore una herramienta de prueba basada en la evidencia para ayudar a diagnosticar el trastorno depresivo persistente entre los clientes.


¿Qué es un trastorno depresivo persistente?
El trastorno depresivo persistente (TDP), también conocido como trastorno distímico o depresión crónica, es una forma de depresión de larga duración caracterizada por un estado de ánimo deprimido que persiste durante la mayor parte del día, más días de los habituales, durante al menos dos años (1 año en niños y adolescentes) (American Psychiatric Association, 2013). A diferencia del trastorno depresivo mayor, que implica episodios graves y diferenciados de depresión leve o moderada, el TDP es una afección crónica y continua con síntomas más leves pero más persistentes.
El diagnóstico y el tratamiento tempranos del TDP son cruciales, ya que esta afección puede tener un impacto significativo en el bienestar de un individuo y puede aumentar el riesgo de desarrollar otras afecciones de salud mental, como trastornos de ansiedad o trastornos por abuso de sustancias.
Síntomas
Los síntomas del TDP o distimia pueden ser los siguientes
- baja autoestima
- falta de apetito o comer en exceso también se manifiesta en un aumento de peso
- problemas para dormir caracterizados por insomnio o hipersomnia
- poca energía o fatiga
- problemas de concentración o dificultad para tomar decisiones
- sentimientos de desesperanza
Estos síntomas, aunque no son tan graves como los del trastorno depresivo mayor, pueden mermar significativamente la capacidad de un individuo para desenvolverse en la vida cotidiana y pueden provocar dificultades en las relaciones personales, el trabajo y la calidad de vida en general.
¿En qué se diferencia del trastorno depresivo mayor?
El trastorno depresivo persistente (TDP) y el trastorno depresivo mayor (TDM) son ambas formas de depresión, pero difieren en varios aspectos clave:
- Duración: El TDP implica un estado de ánimo depresivo crónico y persistente que dura al menos dos años (1 año en niños/adolescentes), mientras que el TDM implica episodios diferenciados de depresión grave.
- Gravedad: Los síntomas en la PDD son más leves pero más persistentes, mientras que los síntomas en la MDD son más graves e incapacitantes.
- Evolución: La PDD es una afección crónica sin periodos de remisión, mientras que la MDD tiene periodos episódicos de remisión.
- Presentación de los síntomas: La PDD puede implicar una "depresión doble" con episodios de depresión mayor, mientras que la MDD implica episodios diferenciados.
- Tratamiento: Ambos pueden implicar psicoterapia y antidepresivos, pero los planes de tratamiento pueden diferir en función de la gravedad y la duración.
Prueba de trastorno depresivo persistente
Prueba de trastorno depresivo persistente | Ejemplo
Diagnosticar el trastorno depresivo persistente
Para diagnosticar la depresión y un posible trastorno depresivo persistente, un profesional de la salud debe realizar una evaluación exhaustiva, normalmente un profesional de la salud mental, como un psiquiatra, un psicólogo o un trabajador social clínico licenciado. Este proceso suele incluir las siguientes medidas
Entrevistas clínicas
El paso inicial en el diagnóstico del PDD suele implicar una detallada entrevista clínica durante la cual el profesional de la salud recopila información sobre los antecedentes médicos y psiquiátricos del paciente y la duración e impacto de los síntomas de depresión y los síntomas físicos.
Diagnóstico diferencial
El diagnóstico diferencial es crucial para distinguir la PDD de otros trastornos del estado de ánimo y afecciones mentales con presentaciones similares. Por ejemplo, la PDD debe diferenciarse de la MDD en términos de duración y gravedad de los síntomas. Distinguir el TDP del trastorno bipolar es esencial debido a la presencia de episodios hipomaníacos o maníacos en este último.
También debe prestarse atención a descartar otro trastorno del estado de ánimo, como el trastorno afectivo estacional o el trastorno del estado de ánimo debido a sustancias o afecciones médicas que podrían imitar los síntomas depresivos.
Manual diagnóstico y estadístico de los trastornos mentales (DSM-5)
El DSM-5 proporciona criterios específicos para diagnosticar los trastornos depresivos mayores, incluido el TDP, en los que se basan los profesionales de la salud:
- Un estado de ánimo deprimido durante la mayor parte del día, más días de los deseados, según indique un relato subjetivo o la observación de otras personas, durante al menos dos años.
- Presencia de dos (o más) de los siguientes síntomas cuando se siente deprimido:algún texto
- Falta de apetito o comer en exceso
- Insomnio o hipersomnia
- Poca energía o fatiga
- Baja autoestima
- Poca concentración o dificultad para tomar decisiones
- Sentimientos de desesperanza
- Durante el periodo de dos años (un año para niños y adolescentes), la persona nunca ha estado sin los síntomas durante más de dos meses seguidos.
- Los criterios para un episodio depresivo mayor pueden estar presentes de forma continuada durante dos años.
- Nunca ha habido un episodio maníaco o hipomaníaco, y nunca se han cumplido los criterios para la ciclotimia.
- La alteración no se explica mejor por otro trastorno mental, el consumo de sustancias o una afección médica.
- Los síntomas causan malestar clínicamente significativo o deterioro social, laboral o de otras áreas importantes del funcionamiento.
Herramientas de evaluación
Los Profesionales de la salud pueden utilizar diversas herramientas de evaluación para diagnosticar el TDP, como entrevistas clínicas estructuradas, cuestionarios de autoinforme y escalas de valoración. Estas herramientas pueden ayudar a identificar la presencia y gravedad de los síntomas depresivos y a evaluar su impacto en el funcionamiento diario.
Observación longitudinal
Dada la naturaleza crónica de la PDD, es posible que los profesionales de la salud deban observar y controlar los síntomas del individuo durante un periodo prolongado para asegurarse de que se cumplen los criterios diagnósticos de forma constante.
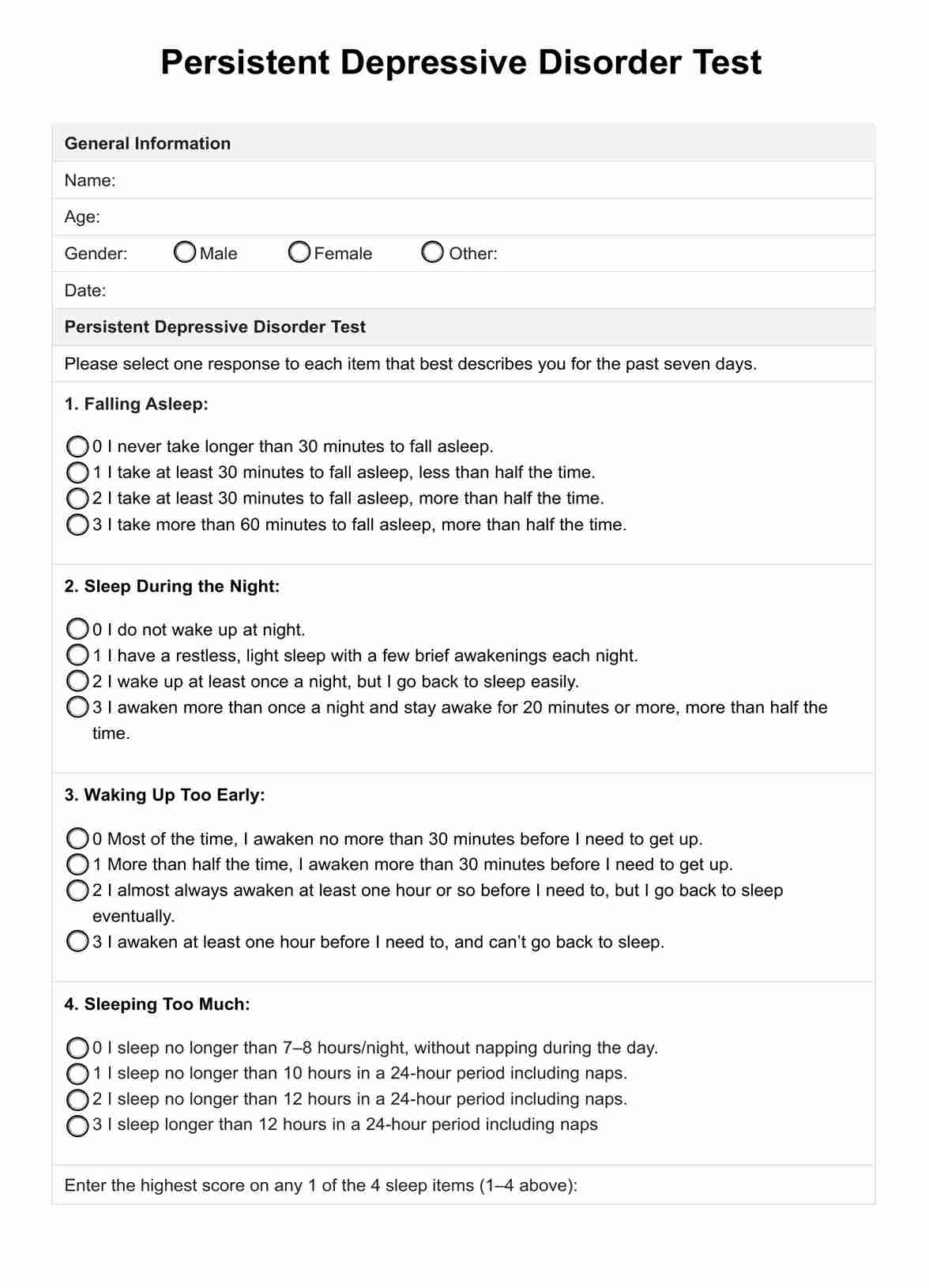
Cómo utilizar esta plantilla
He aquí una guía paso a paso sobre cómo utilizar la prueba del trastorno depresivo persistente (TDP):
Paso 1: Introducción e instrucciones
Antes de administrar la prueba, presente brevemente al paciente, explicándole que la prueba está diseñada para evaluar la presencia y gravedad de los síntomas depresivos persistentes. Comunique el propósito de la prueba y asegúrese de que el paciente comprende el proceso.
Paso 2: Administrar la prueba
Nuestra prueba PDD consiste en una serie de preguntas o escalas de valoración que evalúan la presencia y gravedad de los síntomas depresivos durante un periodo prolongado, normalmente dos años o más. Durante este paso, pida al paciente que responda a cada pregunta o ítem con sinceridad y lo mejor que pueda.
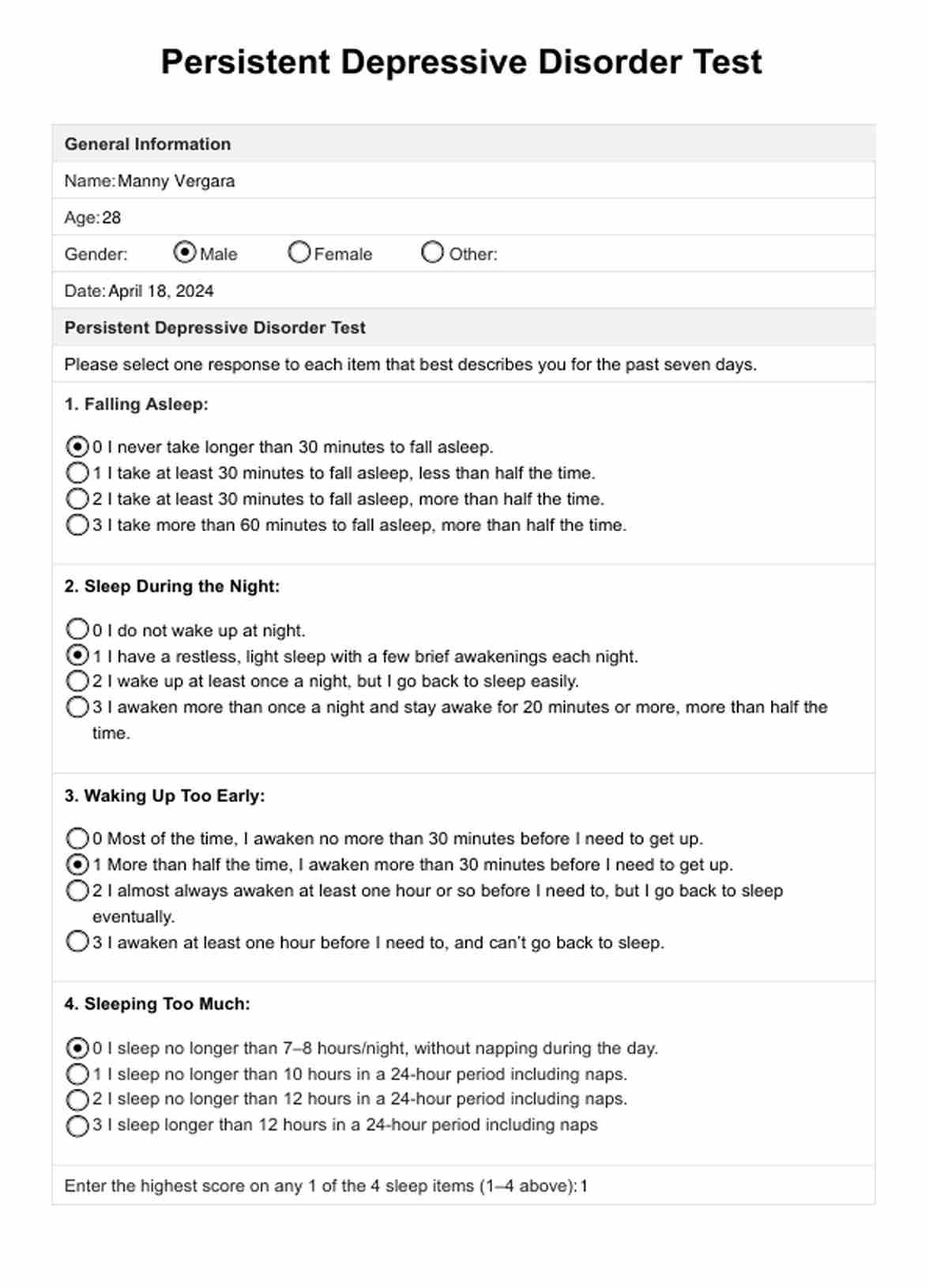
Paso 3: Puntuación e interpretación
Una vez completada la prueba, siga las instrucciones de puntuación proporcionadas por el manual de la prueba o la herramienta de evaluación específica que utilice. Esto puede implicar asignar valores numéricos a las respuestas del paciente, calcular una puntuación total o determinar la presencia de determinados grupos de síntomas.
Interprete los resultados de la prueba basándose en las guías o puntuaciones de corte proporcionadas. La interpretación debe tener en cuenta la duración y la gravedad de los síntomas depresivos y su impacto en el funcionamiento diario del paciente.
Paso 4: Planificar los siguientes pasos
Basándose en los resultados de las pruebas y en su juicio clínico, elabore un plan de tratamiento o haga las recomendaciones oportunas para el paciente. Esto puede implicar la derivación a un proveedor de atención sanitaria primaria o a un proveedor de salud mental, el inicio del tratamiento adecuado y la supervisión y el seguimiento.
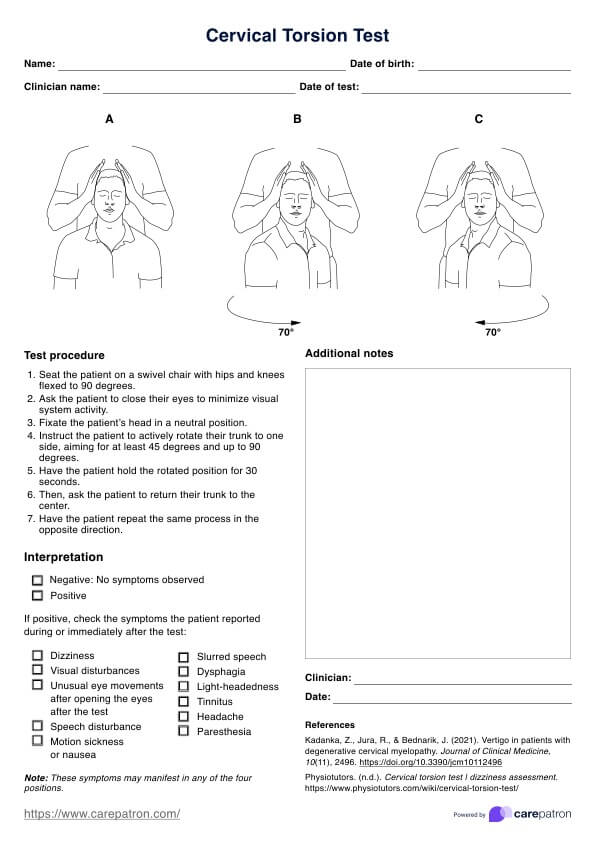
Resultados e interpretación
El Inventario rápido de sintomatología depresiva (QIDS) de 16 ítems, modificado con una pregunta de prueba para la PDD, es una herramienta valiosa para evaluar la presencia y la gravedad de los síntomas depresivos, así como para identificar a los individuos que pueden cumplir los criterios para la PDD.
El QIDS de 16 ítems evalúa la gravedad de los síntomas depresivos, puntuando cada ítem en una escala de 0 a 3. La puntuación total oscila entre 0 y 27, y las puntuaciones más altas indican síntomas depresivos más graves (Rush et al., 2003).
La pregunta de prueba del PDD, añadida por Brinkman et al. (2019), pregunta: "En los últimos dos años, ¿ha sufrido estado de ánimo depresivo la mayoría de los días, aunque a veces se sintiera bien?". Una respuesta positiva a esta pregunta, combinada con una puntuación QIDS de 6 o superior, sugiere la presencia potencial de PDD.
La interpretación de las puntuaciones del QIDS es la siguiente:
- Puntuaciones de 0-5: No hay depresión
- Puntuaciones de 6-10: Depresión leve
- Puntuaciones de 11-15: Depresión moderada
- Puntuaciones de 16-20: Depresión grave
- Puntuaciones de 21 o más: Depresión muy grave
Supongamos que el paciente obtiene una puntuación de 6 o más en el QIDS y responde positivamente a la pregunta de prueba del PDD. En ese caso, se recomienda una evaluación más exhaustiva para determinar si el individuo cumple todos los criterios diagnósticos de PDD, tal y como se describen en el DSM-5.
Pasos siguientes
Tras administrar la prueba del trastorno depresivo persistente (TDP) e interpretar los resultados, es esencial dar los siguientes pasos apropiados para garantizar una atención adecuada y ayudar a los clientes a superar la depresión.
Si los resultados de la prueba indican la presencia de PDD o de síntomas depresivos persistentes, es crucial desarrollar un plan de tratamiento integral. Este plan puede implicar una combinación de lo siguiente
Psicoterapia
La terapia de conversación, incluidas la terapia cognitivo-conductual (TCC) y la terapia interpersonal (TIP), son enfoques psicoterapéuticos prácticos para tratar el TDP. La TCC identifica y modifica los patrones de pensamiento y los comportamientos negativos, mientras que la TIP pretende mejorar las relaciones interpersonales y el funcionamiento social.
Farmacoterapia
La medicación antidepresiva, como los inhibidores selectivos de la recaptación de serotonina (ISRS) o los inhibidores de la recaptación de serotonina-norepinefrina (IRSN), puede prescribirse para aliviar los síntomas depresivos. Sin embargo, es importante tener en cuenta que la medicación por sí sola puede no ser suficiente para controlar la PDD, y a menudo se utiliza junto con la psicoterapia.
Modificaciones del estilo de vida
Animar a los pacientes a adoptar hábitos de vida saludables, como el ejercicio regular, una dieta equilibrada, técnicas de control del estrés y un sueño adecuado, puede ser beneficioso para controlar los síntomas y mejorar el bienestar general.
Psicoeducación
Educar a los pacientes y a sus familias sobre la PDD, sus síntomas y las opciones de tratamiento disponibles puede ayudarles a comprender mejor y controlar la enfermedad.
Seguimiento y control
Las citas periódicas de seguimiento son esenciales para supervisar los progresos del paciente, ajustar el plan de tratamiento y abordar cualquier preocupación o efecto secundario que surja.
Derivaciones y atención en colaboración
En algunos casos, puede ser necesario derivar al paciente a otros profesionales de la salud, como psiquiatras, counselors o grupos de apoyo, para que reciba una atención integral. La coordinación entre los profesionales de la salud es crucial para garantizar la continuidad de la atención.
Referencias
Asociación Americana de Psiquiatría. (2013). Manual diagnóstico y estadístico de los trastornos mentales (5ª ed.). Washington, DC.
Brinkmann, E., Glanert, S., Hüppe, M., Moncada Garay, A. S., Tschepe, S., Schweiger, U., & Klein, J. P. (2019). Evaluación psicométrica de una pregunta de prueba para el trastorno depresivo persistente. BMC Psychiatry, 19(1). https://doi.org/10.1186/s12888-019-2100-0
Rush, A. John., Trivedi, M. H., Ibrahim, H. M., Carmody, T. J., Arnow, B., Klein, D. N., Markowitz, J. C., Ninan, P. T., Kornstein, S., Manber, R., Thase, M. E., Kocsis, J. H., & Keller, M. B. (2003). The 16-Item quick inventory of depressive symptomatology (QIDS), clinician rating (QIDS-C), and self-report (QIDS-SR): a psychometric evaluation in patients with chronic major depression. Psiquiatría Biológica, 54(5), 573-583. https://doi.org/10.1016/s0006-3223(02)01866-8
Preguntas Frecuentes
Entre los factores de riesgo del TDP se incluyen los antecedentes familiares de trastornos depresivos, experimentar acontecimientos vitales traumáticos, padecer otras afecciones mentales como trastornos de ansiedad o abuso de sustancias, y factores psicológicos como la afectividad negativa. La adversidad en la primera infancia y el bajo nivel socioeconómico también son factores de riesgo potenciales.
La PDD es un trastorno depresivo crónico y duradero. Por definición, los individuos deben experimentar un estado de ánimo depresivo la mayoría de los días durante al menos dos años en adultos o un año en niños/adolescentes para cumplir los criterios diagnósticos. Para muchos, el TDP puede durar potencialmente varios años sin un tratamiento adecuado.
Si la distimia no se trata, puede deteriorar considerablemente la calidad de vida y la capacidad para desenvolverse en las actividades cotidianas. La distimia no tratada aumenta el riesgo de desarrollar otros problemas de salud mental como trastornos de ansiedad o problemas de abuso de sustancias. Puede tensar las relaciones personales, repercutir negativamente en el rendimiento laboral/escolar y provocar aislamiento social.











-template.jpg)