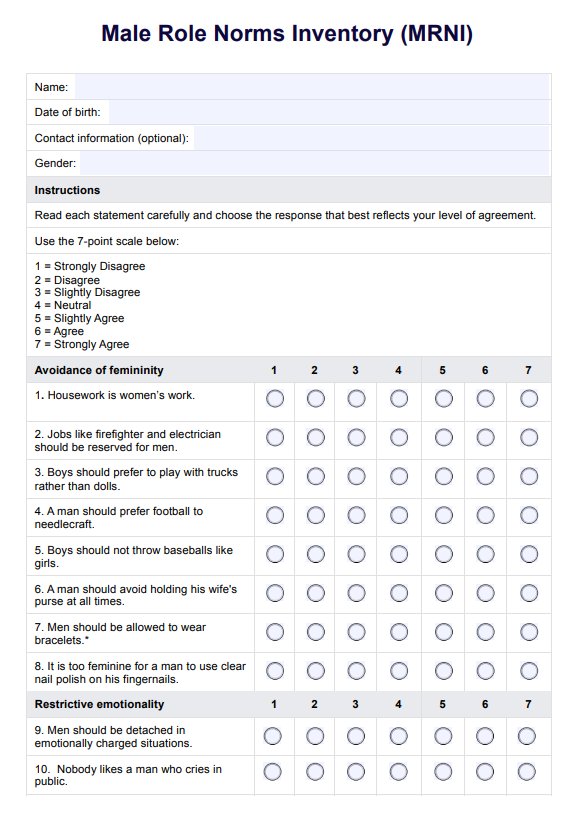
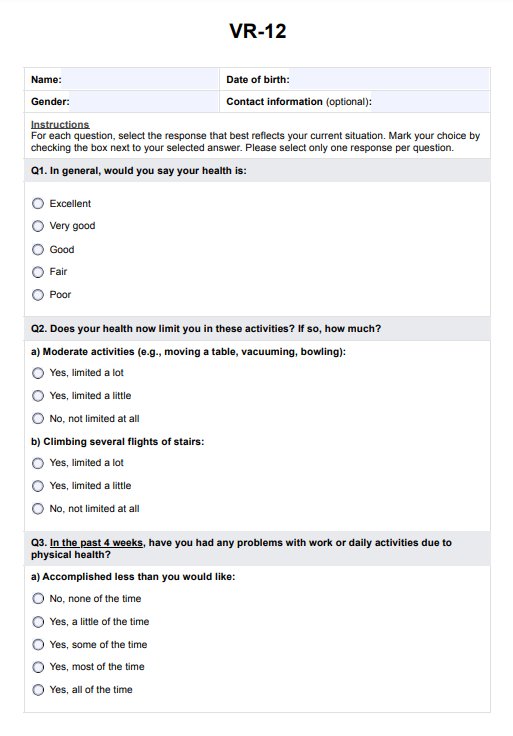
シッティング・バランス・スケールとは?
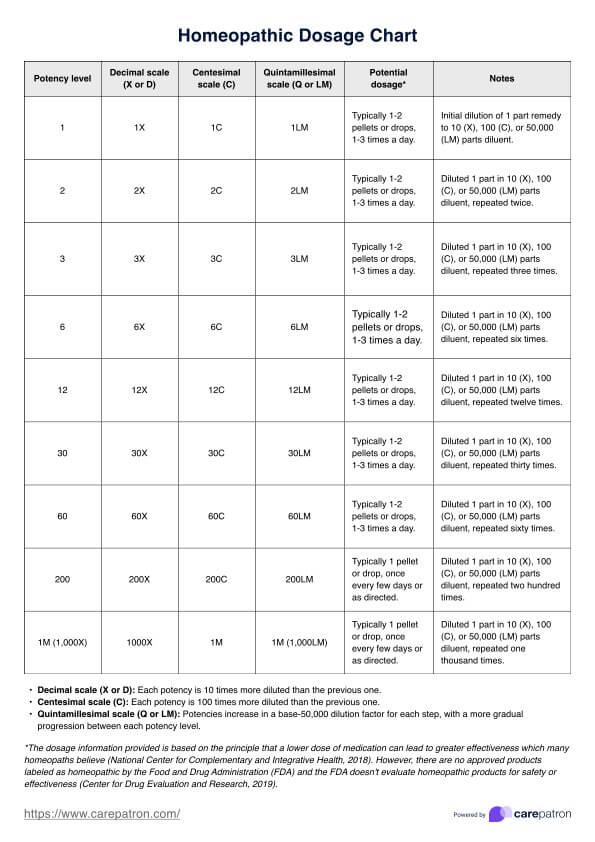
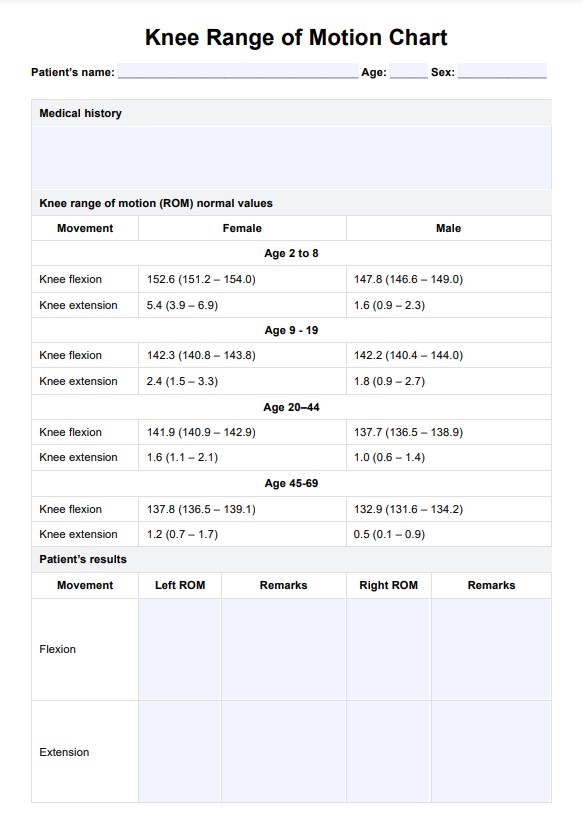
シッティング・バランス・スケール(SBS)は、特に歩行をしていない人のシッティング・バランスを評価するために設計された検証済みのツールです。このシッティング・テストでは、支えなしで座っている、手を伸ばす、移動するなどのタスクを実行している間、患者さんのバランスを維持する能力を採点し、バランス能力を評価します。主な用途は、虚弱な患者や慢性疾患のある患者など、転倒のリスクが高い集団です。SBSは座り方のバランスを測定する上で重要な役割を果たし、理学療法士がリハビリ中の身体的援助の必要性を判断するための客観的な枠組みを提供します。
SBSの強みの1つは、次のような他の評価との強い相関関係にあります。 ベルグバランススケール と 下肢機能スケール、どちらも機能的モビリティの指標として広く認識されています。理学療法では、SBSはバランス能力の微妙な理解を得られるため、患者の治療成績の改善を目的とした個別の介入に大きく貢献しています。Medley and Thompson (2011) によるその開発により、バランスのパフォーマンスにおける臨床的に重要な違いを最小限に抑えるためのベンチマークが確立され、臨床医が進行または低下を追跡できるようになった。その結果、SBSは座位姿勢の障害を特定するための不可欠な手段となりました。これは転倒リスクを軽減し、患者の全体的な安全性と自立性を高めるために不可欠です。
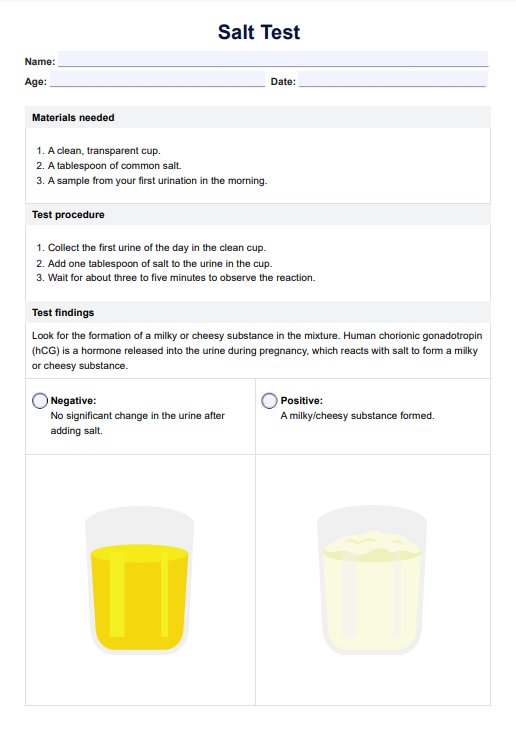
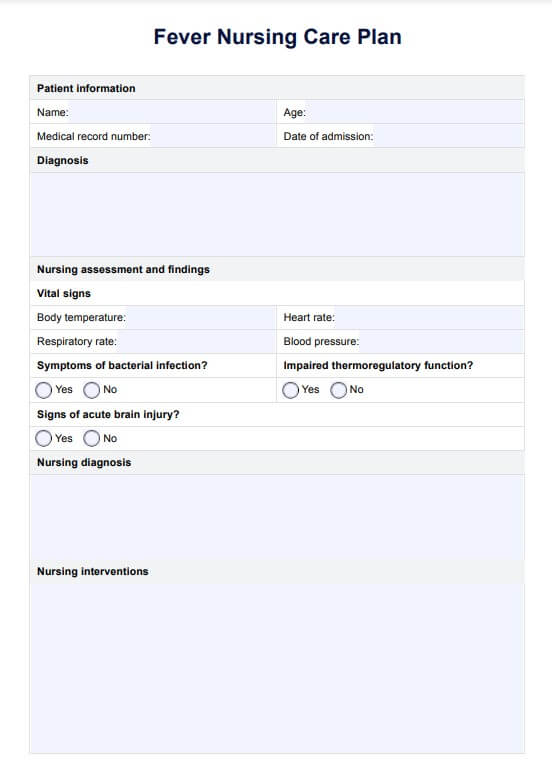
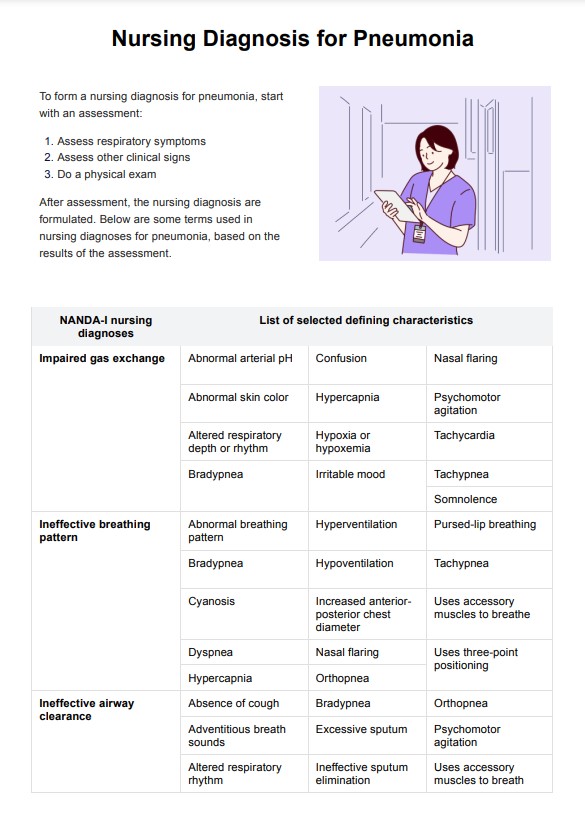
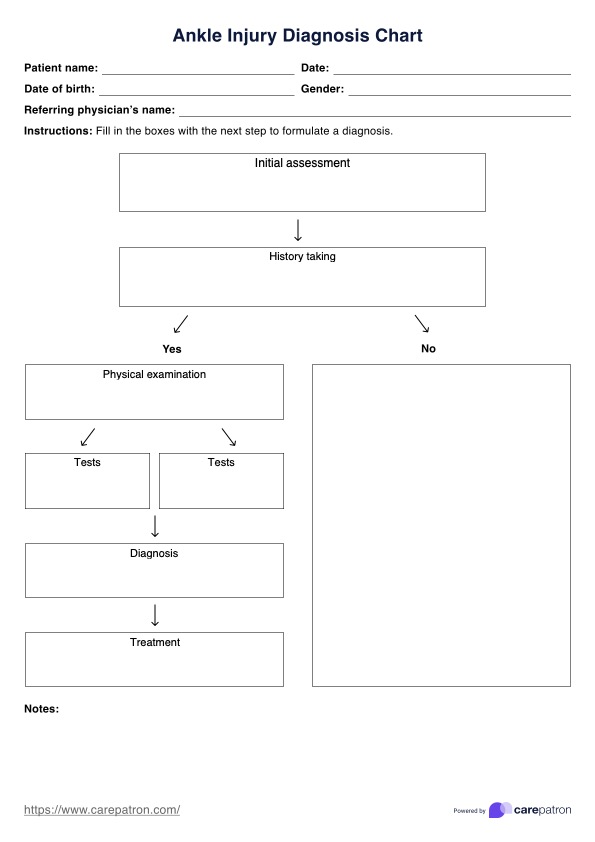
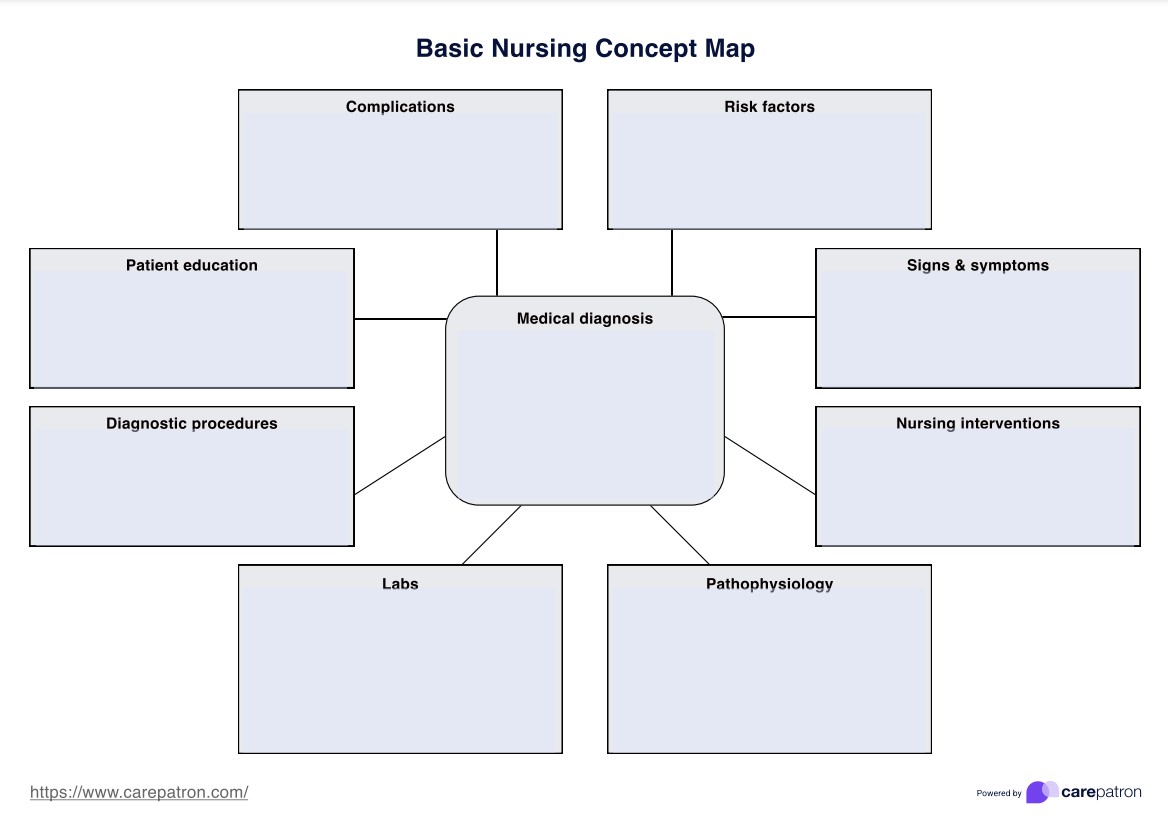
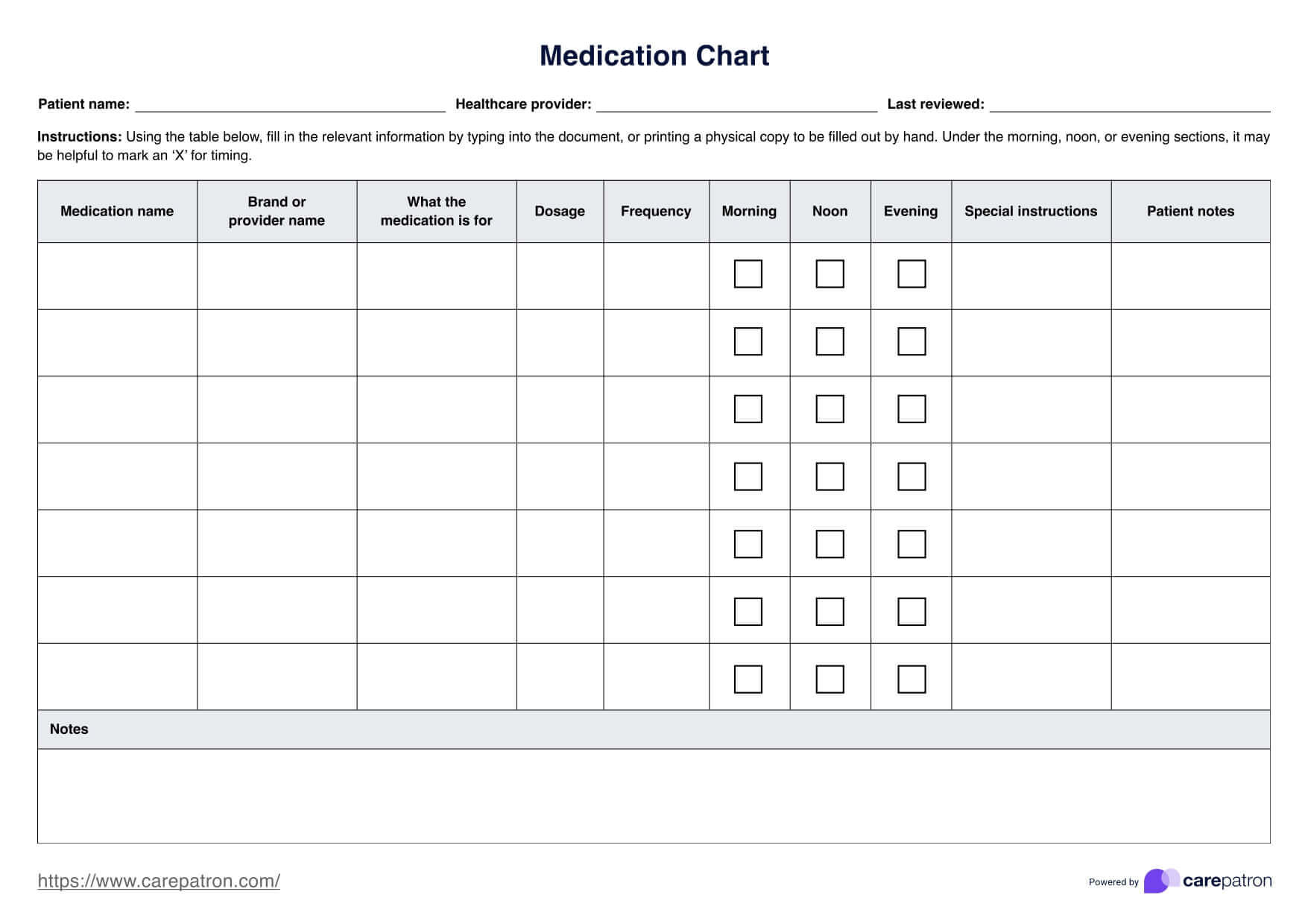
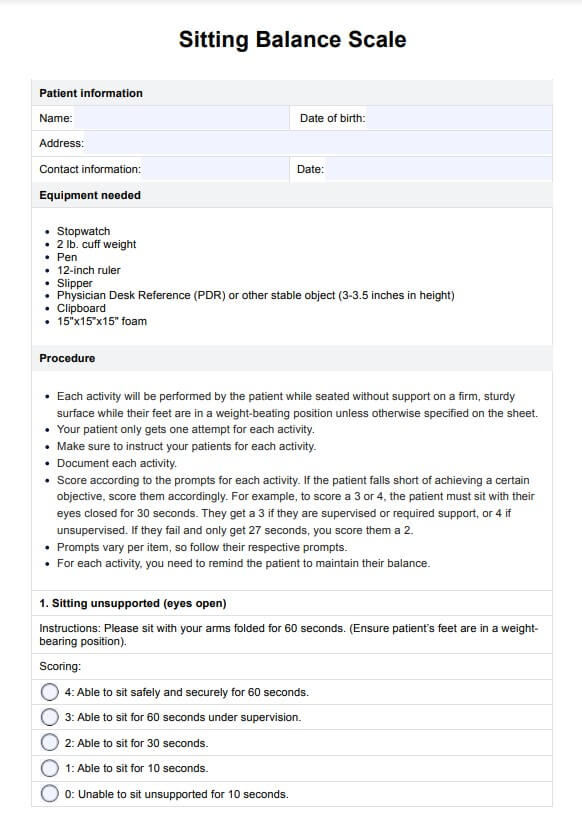
シッティング・バランス・スケール・テンプレート
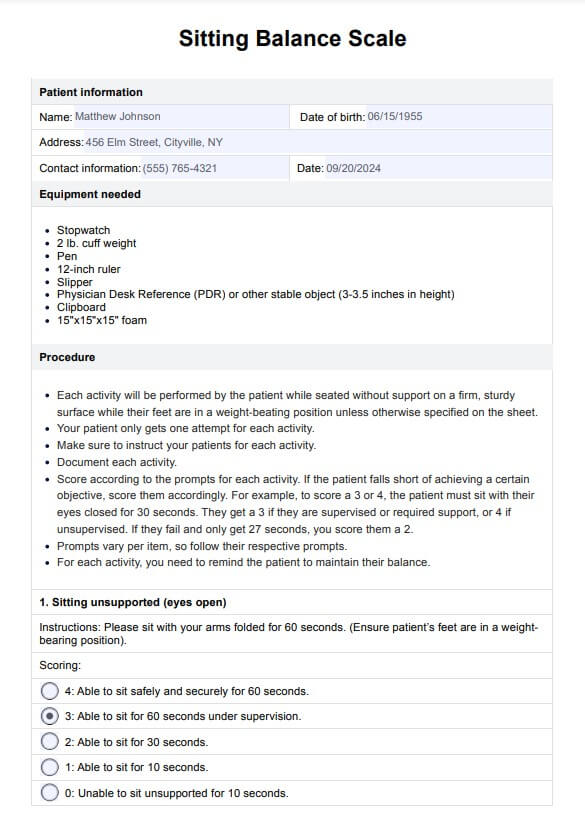
シッティング・バランス・スケールの例
シッティング・バランス・スケールの使用方法
シッティングバランススケールは、医療従事者が機能的な作業中に座った姿勢を維持する患者の能力を評価するための効果的なツールです。理学療法の場面、特に脊髄損傷や神経障害から回復しつつある患者さんによく使用されます。SBSは、どのような場合に身体的援助が必要かを医師が理解できるように導き、患者ごとに臨床的に重要な最小差を特定するのに役立ちます。SBSを効果的に利用するための5つの重要なステップを以下に示します。
ステップ 1: 環境をセットアップする
患者が床に足を平らにした状態で、しっかりした床に座っていることを確認します。各検査の開始位置では、患者は支えなしで座り、バランスを崩さずに姿勢を維持する必要があります。
ステップ 2: 明確な指示を提供する
患者にそれぞれの特定のタスクについて指示し、何をする必要があるかを患者が理解していることを確認します。指示されたときだけ上肢を使って、タスクを成功させることを目指すべきであることを説明してください。
ステップ 3: タスクを評価してスコアを付ける
タスクを正常に完了する患者の能力を観察し、各タスクの0〜4の序数スケールでスコアを付けます。患者さんが最低限の支援を必要とする場合や、完全に支援を必要とする場合は、スコアを調整します。
ステップ 4: 必要な身体的援助を文書化する
いずれかのタスクで完全な身体的支援が必要な場合は、レベルを記録し(たとえば、中程度の介助)、それに応じてスコアを調整してください。次に、患者がタスクを正常に完了できるよう支援します。
ステップ 5: 治療結果の分析
SBSスコアを使用して理学療法の介入方法を調整し、患者さんのバランス能力の改善または低下を示す臨床的に重要な最小差を判断します。
シッティング・バランス・スケールはどのような時に使うのがベストですか?
シッティング・バランス・スケールは、主に歩行が不自由な患者や動きが困難な患者さんに使用されます。このような患者の治療には、この体重計の使用が推奨されます。患者さんにはバランスを取りながら行う必要があるため、使用前に体重計について患者に知らせておくことが不可欠です。バランスを評価することで、SBSは患者さんがさまざまな作業を行って機能的な活動を行い、安定性を維持する能力を判断するのに役立ちます。この尺度が必要な場合や状況は次のとおりです。
急性脳卒中
急性脳卒中から回復しつつある患者さんは、著しいバランス障害を経験することがあるため、進行状況を測定するにはSBSが不可欠です。
多発性硬化症
多発性硬化症の患者さんは、バランス感覚や協調性に課題を抱えていることが多く、機能改善のモニタリングにはこの尺度を使用する必要があります。
入院患者のリハビリ
入院患者のリハビリテーションでは、治療的介入の調整と治療成績の評価において、座位バランスの評価が不可欠です。
機能評価
SBSは、リハビリテーション戦略の全体的な臨床的関連性に寄与する重要なアウトカム指標を提供します。
上肢リハビリテーション
上肢のリハビリテーションを必要とする患者さんは、座った状態で、特に腕を伸ばした状態でバランスを評価すると効果的です。
シッティング・バランス・スケールを使用するメリット
このスケールは、理学療法の現場で広く使用されています。この検査は、患者さんが課題を無事に終えるのに苦労しそうな領域を特定するのに役立ち、最終的には座り方のバランスを改善し、転倒のリスクを減らすための介入の指針となります。その利点は次のとおりです。
1。シッティングバランスの正確な評価
シッティングバランススケールを使用すると、医療提供者はシッティングバランスを体系的に評価できます。このスケールでは、支えのない座り方や前方に手を伸ばすなど、さまざまな姿勢の患者を観察することで、対処すべき特定の課題や制限を特定できます。この精度は、理学療法における個別の治療計画を作成するうえで非常に重要です。
2。機能的タスクベースの評価
この体重計はタスク指向の性質を持っているため、患者が座った状態でタスクを正常に完了できるかどうかを評価するのに理想的です。各タスクは実際の活動をシミュレートするため、日常業務を安全に遂行する患者の能力に関する貴重な知見が得られます。
3。理学療法の介入をガイドします
シッティング・バランス・スケールは、患者さんが苦労している領域を明らかにするため、医療従事者が対象を絞った理学療法の介入を設計するのに役立ちます。これらの特定の弱点に対処することで、セラピストは座った状態での患者さんの全体的な安定性を向上させることができます。
4。時間の経過とともに進行状況を監視します。
シッティングバランススケールを一貫して使用することで、医療提供者はシッティングバランスの改善を経時的に追跡できます。この客観的な測定により、介入が効果的であることが確認され、必要に応じて治療計画を調整できるようになります。
リファレンス
メドレー、A.、およびトンプソン、M.(2011)。シッティング・バランス・スケールの開発、信頼性、有効性 理学療法の理論と実践、 27(7)、471—481。 https://doi.org/10.3109/09593985.2010.531077
よく寄せられる質問
患者は、支えられずに座ったり、前に手を伸ばしたり、物を拾ったりするなどの作業を行います。各タスクは5段階で採点され、0は能力が最も低いことを示し、4は患者が座った状態で自信を持ってタスクを完了できることを示します。
シッティングバランススケールは、個人の座った状態でのバランスを評価するための信頼性が高く有効なツールと考えられています。バランス能力を効果的に測定し、転倒リスクを予測することができます。ベルグ・バランス・スケールや下肢機能スケールなどの他の評価とも相関しています。これにより、臨床医がバランス介入を長期にわたって評価およびモニタリングできる貴重な手段となります。
患者さんがタスクを正常に完了する能力にもよりますが、通常、テストには約15〜20分かかります。
主に、外来が不自由な患者や、安定した座位を維持することが困難な患者に使用されます。虚弱、神経障害、バランス障害など、さまざまな状態の患者に適応できます。








-template.jpg)