Kế hoạch chăm sóc điều dưỡng tắc nghẽn ruột non
Sử dụng hướng dẫn toàn diện và mẫu kế hoạch điều dưỡng này để tạo ra các kế hoạch chăm sóc hiệu quả và tự tin cung cấp phương pháp điều trị tắc ruột non vượt trội.


Tắc nghẽn ruột non là gì?
Tắc ruột non là sự tắc nghẽn trong ruột non ngăn cản sự di chuyển bình thường của các chất tiêu hóa. Sự tắc nghẽn này có thể là một phần hoặc hoàn toàn, cản trở sự di chuyển của thức ăn, chất lỏng và khí qua ruột. Nguyên nhân phổ biến bao gồm:
- Chất kết dính: Mô sẹo từ các cuộc phẫu thuật trước đó hoặc nhiễm trùng có thể làm co ruột.
- Thoát vị: Các phần của ruột đẩy qua các khu vực bị suy yếu trong thành bụng.
- Khối u: Tăng trưởng bất thường làm tắc nghẽn ruột.
- Tình trạng viêm: Các bệnh như bệnh Crohn gây sưng và hẹp ruột.
Triệu chứng tắc ruột non bao gồm:
- Đau bụng và chuột rút
- Đầy hơi và trướng
- Buồn nôn và nôn
- Không có khả năng truyền khí hoặc phân
Điều trị thường liên quan đến nhập viện, cách tiếp cận phụ thuộc vào mức độ nghiêm trọng của tắc nghẽn. Các phương pháp không phẫu thuật bao gồm chèn ống thông mũi để giảm áp lực, dịch IV và nghỉ ruột. Phẫu thuật có thể được yêu cầu nếu có tắc nghẽn hoàn toàn hoặc nếu các biến chứng như bóp cổ hoặc thủng ruột xảy ra. Chăm sóc y tế kịp thời là rất quan trọng để ngăn ngừa các biến chứng nghiêm trọng.
Các biến chứng của tắc ruột non là gì?
Các biến chứng của tắc ruột non có thể nghiêm trọng và có thể bao gồm:
- Bị bóp ruột: Một phần ruột mất nguồn cung cấp máu, có thể dẫn đến chết mô (hoại tử). Đây là một trường hợp khẩn cấp y tế và cần phải phẫu thuật ngay lập tức.
- Thủng: Thành ruột có thể vỡ do tích tụ áp lực, dẫn đến một lỗ trên ruột. Điều này có thể khiến nội dung ruột bị rò rỉ vào khoang bụng, dẫn đến viêm phúc mạc (nhiễm trùng nặng niêm mạc bụng).
- Nhiễm trùng: Nhiễm trùng nghiêm trọng có thể xảy ra nếu tắc nghẽn gây thủng hoặc chết mô, lây lan vi khuẩn vào máu.
- Mất cân bằng điện giải: Nôn mửa và không có khả năng hấp thụ chất lỏng có thể dẫn đến mất nước và mất cân bằng chất điện giải, ảnh hưởng đến sức khỏe tổng thể và chức năng cơ quan.
- Khát vọng: Nôn mửa liên quan đến tắc nghẽn có thể dẫn đến hít phải, trong đó chất trong dạ dày được hít vào phổi, gây ra các biến chứng hô hấp.
- Tắc nghẽn kéo dài: Nếu tắc nghẽn kéo dài, nó có thể dẫn đến đau mãn tính, suy dinh dưỡng và giảm cân do hấp thụ chất dinh dưỡng không đủ.
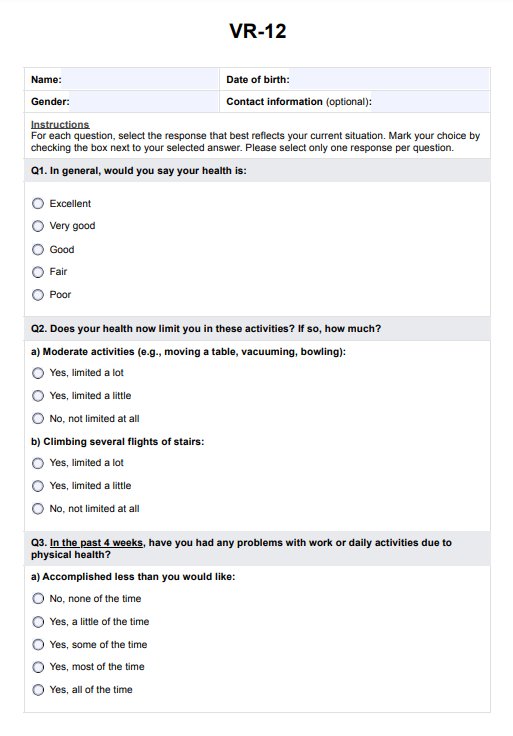
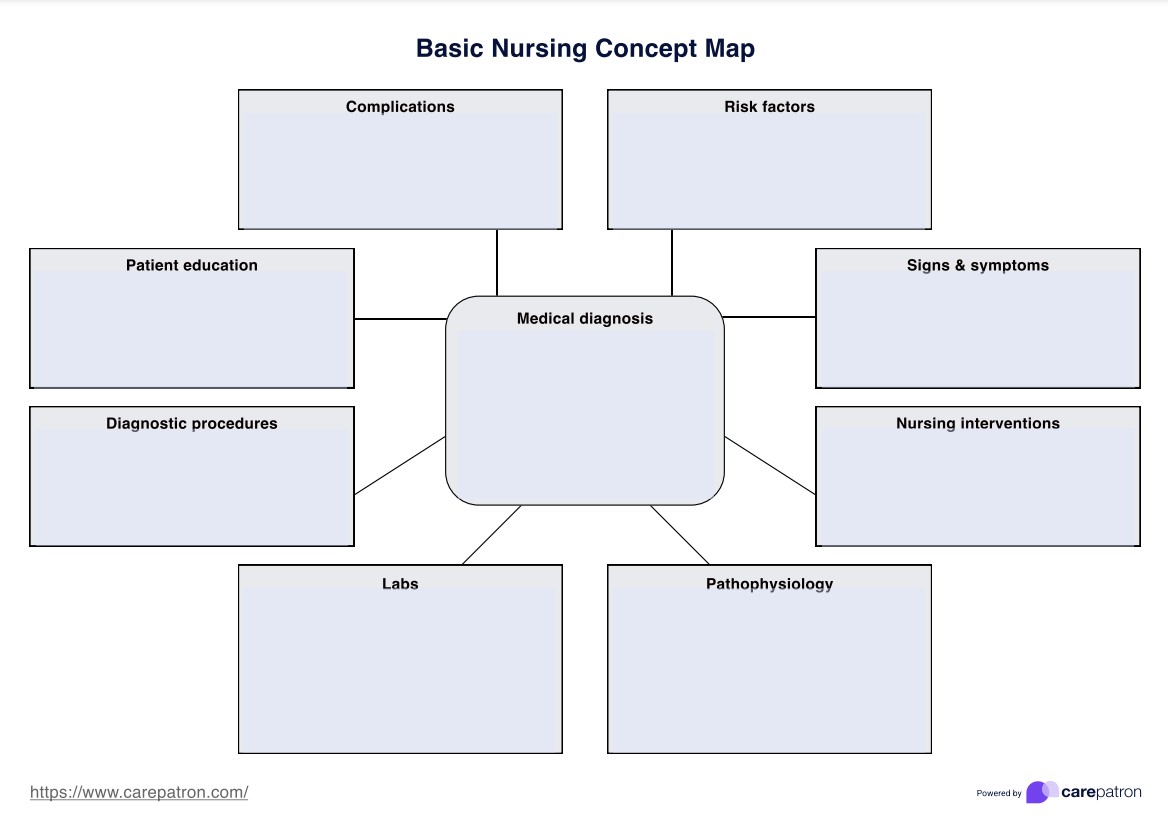
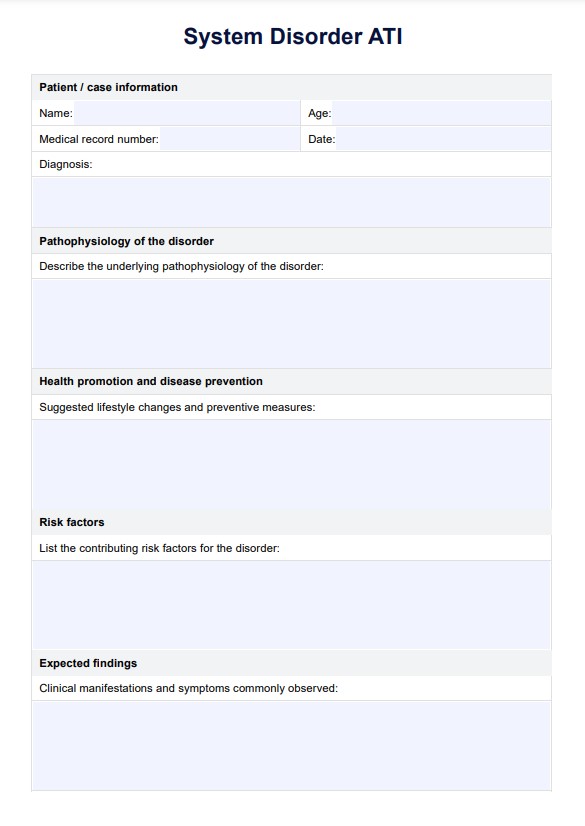
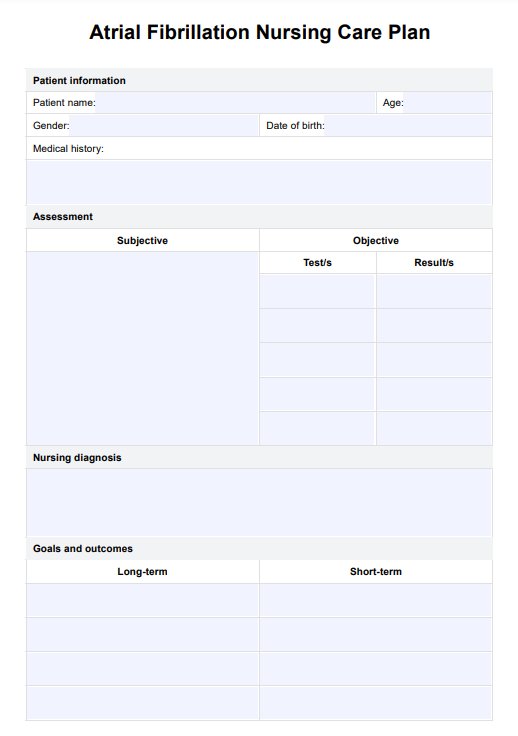
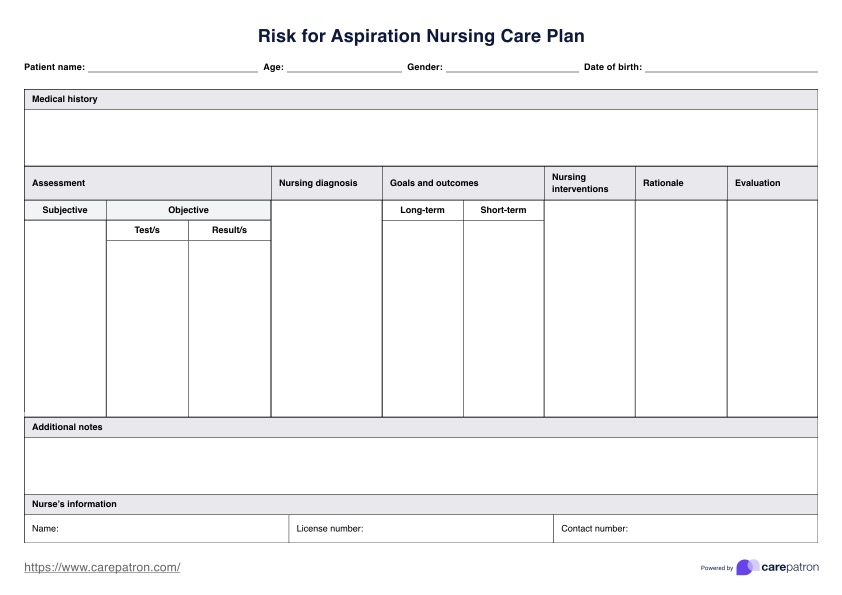
Mẫu kế hoạch điều dưỡng tắc nghẽn ruột non
Ví dụ về kế hoạch điều dưỡng tắc nghẽn ruột non
Mẫu Kế hoạch Chăm sóc Điều dưỡng Tắc nghẽn Ruột Nhỏ là gì?
Mẫu kế hoạch chăm sóc điều dưỡng cho tắc ruột non là rất quan trọng để quản lý bệnh nhân bị tắc nghẽn một phần hoặc hoàn toàn trong đường tiêu hóa. Tình trạng này thường là kết quả của các yếu tố như kết dính từ phẫu thuật bụng trước đó, thoát vị, khối u hoặc bệnh viêm ruột. Các triệu chứng chính bao gồm đau bụng dữ dội, trướng bụng, thay đổi âm thanh ruột và thay đổi dòng chảy bình thường của nhu động ruột, có thể cần can thiệp phẫu thuật ngay lập tức.
Chẩn đoán điều dưỡng có cấu trúc đối với tắc ruột non đảm bảo y tá có thể xác định kịp thời các dấu hiệu quan trọng như mất cân bằng chất lỏng và điện giải và thay đổi nhu động ruột. Cách tiếp cận này hỗ trợ đánh giá và can thiệp điều dưỡng hiệu quả, chẳng hạn như theo dõi các dấu hiệu quan trọng, kiểm soát trướng bụng và giải quyết sự mất cân bằng chất lỏng và điện giải để ngăn ngừa các biến chứng.
Một toàn diện kế hoạch chăm sóc điều dưỡng hỗ trợ thực hiện các biện pháp can thiệp kịp thời, cho dù tắc ruột là một phần hay toàn bộ, và hướng dẫn chăm sóc sau phẫu thuật. Điều này bao gồm theo dõi âm thanh ruột, kiểm soát cơn đau bụng dữ dội và đảm bảo đánh giá thường xuyên thông qua kiểm tra bụng. Sử dụng một mẫu giúp hợp lý hóa việc lập các kế hoạch chăm sóc cá nhân, nâng cao kết quả của bệnh nhân và giảm rủi ro liên quan đến tắc ruột non.
Nó hoạt động như thế nào?
Thực hiện theo các bước sau để sử dụng Kế hoạch chăm sóc điều dưỡng tắc nghẽn ruột non của chúng tôi một cách hiệu quả:
Bước 1: Truy cập mẫu
Bắt đầu bằng cách truy cập mẫu kế hoạch chăm sóc điều dưỡng cho tắc ruột non. Nhấp vào “Sử dụng mẫu” để mở nó trong ứng dụng Carepatron nơi bạn có thể tùy chỉnh nó hoặc bạn có thể lưu PDF vào thiết bị của mình bằng cách nhấp vào “Tải xuống”.
Bước 2: Xem lại phần đánh giá
Sau khi tải xuống, bắt đầu bằng cách xem lại phần đánh giá của mẫu. Nhập dữ liệu chủ quan thu thập được từ bệnh nhân, bao gồm các triệu chứng được báo cáo của họ, chẳng hạn như đau bụng và buồn nôn, cũng như bất kỳ lịch sử y tế liên quan nào, như các ca phẫu thuật trước đây. Tiếp theo, nhập dữ liệu khách quan từ kiểm tra thể chất và xét nghiệm chẩn đoán, chẳng hạn như trướng bụng quan sát được, thay đổi nhu động ruột, âm thanh và các dấu hiệu quan trọng.
Bước 3: Xác định chẩn đoán điều dưỡng
Sử dụng dữ liệu đánh giá, xác định các chẩn đoán điều dưỡng phù hợp cho bệnh nhân. Các chẩn đoán phổ biến cho tắc ruột non có thể bao gồm đau cấp tính liên quan đến tắc nghẽn, các yếu tố nguy cơ mất cân bằng điện giải do mất nước và suy giảm nhu động tiêu hóa. Nhập các chẩn đoán này vào phần được chỉ định của mẫu để hướng dẫn chăm sóc tiếp theo.
Bước 4: Đặt mục tiêu và kết quả
Xác định các mục tiêu và kết quả cụ thể trong mẫu để phác thảo kết quả mong đợi của việc chăm sóc điều dưỡng. Thiết lập các mục tiêu ngắn hạn để giảm đau ngay lập tức, chẳng hạn như giảm đau và khôi phục cân bằng chất lỏng. Đặt mục tiêu dài hạn tập trung vào sự phục hồi tổng thể của bệnh nhân, bình thường hóa chức năng ruột và giáo dục về việc ngăn ngừa các trở ngại trong tương lai.
Bước 5: Thực hiện can thiệp và đánh giá
Tiến hành bằng cách điền vào phần can thiệp điều dưỡng với các hành động đã lên kế hoạch để giải quyết từng chẩn đoán, chẳng hạn như theo dõi các dấu hiệu quan trọng, truyền dịch IV và quản lý ống NG. Thường xuyên đánh giá tiến trình của bệnh nhân bằng cách xem xét hiệu quả của các biện pháp can thiệp này, đánh giá kết quả và thực hiện bất kỳ điều chỉnh cần thiết nào đối với kế hoạch chăm sóc để đảm bảo chăm sóc bệnh nhân tối ưu.
Khi nào bạn sẽ sử dụng mẫu này?
Kế hoạch chăm sóc điều dưỡng SBO được sử dụng khi bệnh nhân có các dấu hiệu và triệu chứng cho thấy tắc nghẽn một phần hoặc hoàn toàn trong ruột non. Y tá có thể sử dụng kế hoạch chăm sóc điều dưỡng toàn diện hơn này trong các tình huống khác nhau, bao gồm:
Tuyển sinh khoa cấp cứu
Bệnh nhân bị đau bụng, trướng bụng, nôn mửa và táo bón có thể chỉ ra SBO có thể xảy ra. Các y tá trong khoa cấp cứu bắt đầu đánh giá, kiểm soát cơn đau và can thiệp trong khi chuẩn bị cho các xét nghiệm chẩn đoán tiếp theo.
Chăm sóc nội trú tại bệnh viện
Bệnh nhân được chẩn đoán hoặc nghi ngờ mắc SBO cần được chăm sóc điều dưỡng toàn diện. Y tá theo dõi các dấu hiệu quan trọng của bệnh nhân, đánh giá các triệu chứng bụng, kiểm soát cơn đau và cung cấp hỗ trợ trước và sau các can thiệp như chèn ống thông mũi hoặc phẫu thuật.
Chăm sóc sau phẫu thuật
Bệnh nhân hồi phục sau phẫu thuật bụng, đặc biệt là những bệnh liên quan đến ruột, có nguy cơ phát triển SBO. Y tá theo dõi các dấu hiệu tắc nghẽn và cung cấp dịch vụ chăm sóc sau phẫu thuật, bao gồm kiểm soát cơn đau, chăm sóc vết thương và theo dõi chức năng ruột.
Bệnh nhân có tiền sử dính bụng hoặc thoát vị
Những người có tiền sử phẫu thuật bụng, kết dính hoặc thoát vị có nguy cơ mắc SBO cao hơn. Y tá cung cấp sự theo dõi liên tục và giáo dục những bệnh nhân này về các dấu hiệu và triệu chứng để báo cáo kịp thời.
Đơn vị đo từ xa hoặc giảm
Bệnh nhân đang hồi phục sau SBO hoặc trải qua quá trình điều trị bảo tồn có thể được đặt trong các đơn vị đo từ xa hoặc giảm tốc. Y tá tiếp tục theo dõi tình trạng của họ, kiểm soát cơn đau, đánh giá các biến chứng và cung cấp hỗ trợ trong quá trình phục hồi.
Giáo dục bệnh nhân và lập kế hoạch xuất viện
Y tá rất quan trọng trong việc giáo dục bệnh nhân và gia đình của họ về các triệu chứng SBO, sửa đổi chế độ ăn uống, chăm sóc theo dõi và khi nào cần tìm kiếm sự chăm sóc y tế sau khi xuất viện.
Lợi ích của việc sử dụng mẫu này
Sử dụng mẫu kế hoạch điều dưỡng tắc ruột non mang lại nhiều lợi thế cho các học viên trong việc quản lý tình trạng phức tạp này:
- Tăng cường đánh giá và chẩn đoán điều dưỡng: Mẫu cung cấp một khuôn khổ có cấu trúc để tiến hành kiểm tra bụng kỹ lưỡng và kiểm tra thể chất. Cách tiếp cận có hệ thống này đảm bảo các đánh giá điều dưỡng toàn diện, dẫn đến chẩn đoán chính xác các vấn đề như mất cân bằng điện giải và rối loạn nhu động ruột.
- Xác định hợp lý các vấn đề chính: Bằng cách phác thảo rõ ràng các dấu hiệu và triệu chứng như buồn nôn và nôn mửa và áp lực bụng, mẫu giúp các bác sĩ nhanh chóng xác định các vấn đề nghiêm trọng liên quan đến tắc nghẽn hoàn toàn và các tắc nghẽn khác trong đường tiêu hóa.
- Can thiệp điều dưỡng tập trung: Mẫu hướng dẫn các học viên thực hiện các can thiệp điều dưỡng hiệu quả. Nó bao gồm các hành động để giải quyết các vấn đề như mất cân bằng điện giải, biến chứng thành ruột và kiểm soát trướng bụng, đảm bảo rằng các thành phần chăm sóc thiết yếu được thảo luận một cách có hệ thống.
- Thiết lập mục tiêu rõ ràng và đo lường kết quả: Các học viên có thể đặt ra các mục tiêu cụ thể, có thể đo lường được để quản lý thói quen đi tiêu và phục hồi chức năng ruột bình thường. Sự rõ ràng này giúp theo dõi tiến trình của bệnh nhân và đảm bảo rằng các biện pháp can thiệp phù hợp với kết quả mong muốn.
- Cải thiện giáo dục bệnh nhân và gia đình: Mẫu bao gồm các phần ghi lại giáo dục bệnh nhân và gia đình, giúp đảm bảo rằng bệnh nhân và gia đình của họ được thông báo về việc quản lý tình trạng, nhận biết các dấu hiệu và triệu chứng và hiểu các biện pháp phòng ngừa.
Commonly asked questions
Trong môi trường phẫu thuật chăm sóc cấp tính, điều trị tập trung vào việc giảm áp lực bụng và giảm tắc nghẽn. Điều này thường liên quan đến việc truyền dịch tĩnh mạch và thay thế chất điện giải để quản lý sự cân bằng chất lỏng. Can thiệp phẫu thuật có thể cần thiết để giải quyết trực tiếp tắc nghẽn ruột non.
Kiểm soát cơn đau hiệu quả đối với tắc ruột non bao gồm đánh giá thang đo đau để xác định mức độ nghiêm trọng và cung cấp thuốc giảm đau thích hợp. Trong một số trường hợp, kiểm soát cơn đau trong tắc ruột non dính cũng có thể yêu cầu giải quyết nguyên nhân cơ bản của tắc nghẽn để giảm áp lực bụng và khó chịu.
Ngăn ngừa các biến chứng liên quan đến phát hiện và điều trị sớm. Các thực hành chính bao gồm tiêm tĩnh mạch nước để ngăn ngừa mất nước, thay thế chất điện giải để cân bằng các chất dinh dưỡng quan trọng và sử dụng thuốc hoặc can thiệp để giảm táo bón và giảm triệu chứng. Theo dõi thường xuyên và kiểm soát cơn đau hiệu quả cũng rất quan trọng.