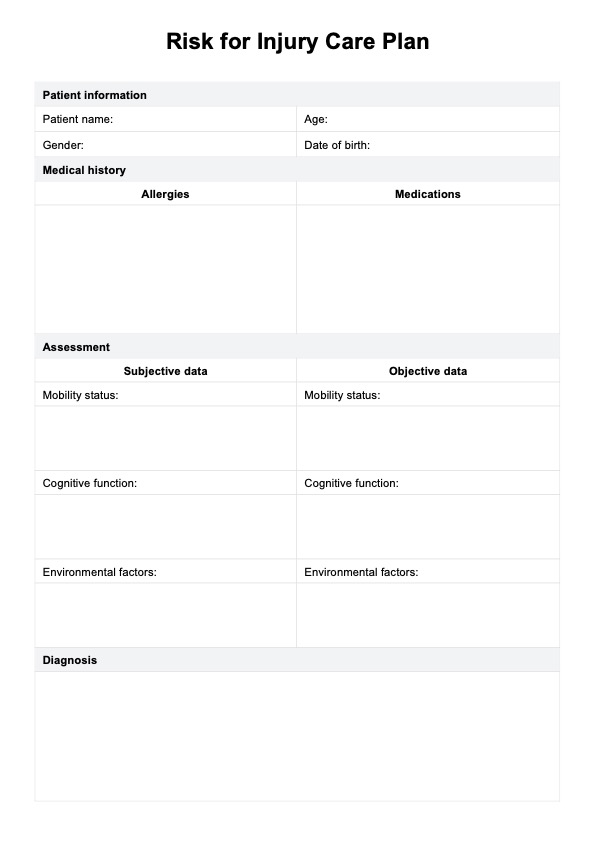
Richtlinien zur Behandlung von Diabetes
Informieren Sie sich über umfassende Richtlinien zur Behandlung von Diabetes für ein effektives Management und bessere Gesundheitsergebnisse.


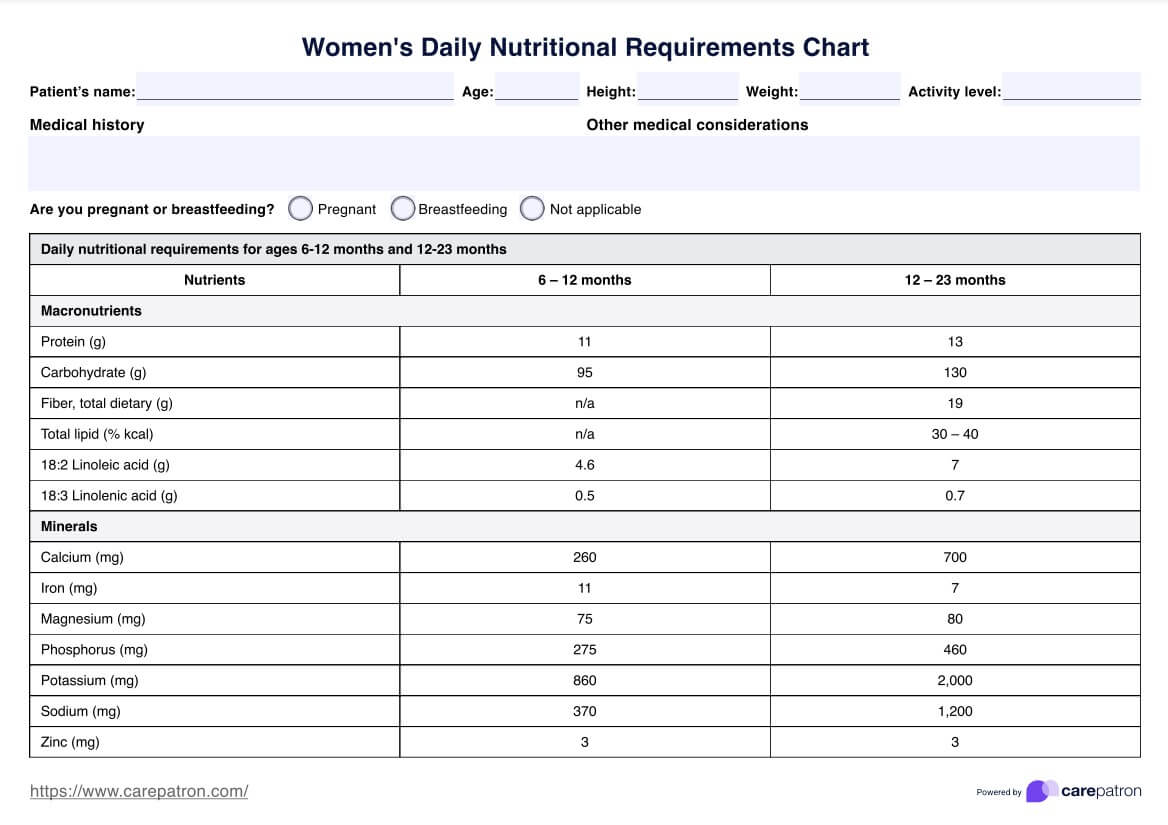
Was ist Diabetes?
Diabetes ist eine chronische Erkrankung, die durch erhöhte Blutzuckerwerte gekennzeichnet ist, die allgemein als Blutzucker bekannt sind. Es tritt auf, wenn der Körper entweder nicht genug Insulin produzieren kann oder das produzierte Insulin nicht effektiv nutzen kann. Dies führt zu einem Ungleichgewicht des Blutzuckerspiegels, das, wenn es nicht behandelt wird, zu schwerwiegenden gesundheitlichen Komplikationen führen kann.
Menschen mit Diabetes haben ein erhöhtes Risiko, an verschiedenen Gesundheitsproblemen zu erkranken, darunter chronische Nierenerkrankungen und atherosklerotische Herz-Kreislauf-Erkrankungen. Es gibt verschiedene Arten von Diabetes, wobei Typ-2-Diabetes die häufigste Form ist. Darüber hinaus kann Schwangerschaftsdiabetes während der Schwangerschaft auftreten, was eine sorgfältige Überwachung und Behandlung erfordert.
Die Behandlung von Diabetes umfasst in der Regel die Überwachung des Blutzuckerspiegels, eine gesunde Ernährung, regelmäßige Bewegung und, falls erforderlich, eine Insulintherapie oder andere blutzuckersenkende Medikamente. Zur Behandlung gehört auch die Kontrolle anderer Risikofaktoren wie des Blutdrucks, um die Wahrscheinlichkeit von Komplikationen zu verringern.
Die American Diabetes Association bietet umfassende Richtlinien für das Diabetesmanagement, einschließlich Empfehlungen für eine kontinuierliche subkutane Insulininfusion und eine kontinuierliche Glukoseüberwachung, die wichtige Instrumente für die Aufrechterhaltung einer optimalen Blutzuckerkontrolle sind. Durch die Einhaltung dieser Richtlinien und die Berücksichtigung von Änderungen im Lebensstil können Menschen mit Diabetes ein erfülltes Leben führen und gleichzeitig das Risiko von Komplikationen minimieren.
Typen
Diabetes umfasst mehrere Typen mit jeweils unterschiedlichen Merkmalen und Behandlungsstrategien.
- Typ-1-Diabetes entsteht dadurch, dass das Immunsystem insulinproduzierende Zellen angreift, was eine lebenslange Insulintherapie erforderlich macht.
- Typ-2-Diabetes, die häufigste Form, resultiert aus Insulinresistenz und unzureichender Insulinproduktion, die häufig mit Änderungen des Lebensstils und Medikamenten behandelt werden.
- Schwangerschaftsdiabetes tritt während der Schwangerschaft auf und erhöht das Risiko, später im Leben an Typ-2-Diabetes zu erkranken.
- Prädiabetes ist eine Vorstufe des Typ-2-Diabetes, der durch erhöhte Blutzuckerwerte gekennzeichnet ist, jedoch noch nicht auf Diabetikerwerten. Änderungen des Lebensstils können das Fortschreiten des Typ-2-Diabetes verhindern oder verzögern.
Das Verständnis dieser Unterschiede ist für die effektive Behandlung und Vorbeugung von Komplikationen bei Personen mit Diabetes oder einem Risiko, an Diabetes zu erkranken, von entscheidender Bedeutung.
Komplikationen
Diabeteskomplikationen können verschiedene Organe und Systeme betreffen und ein erhebliches Gesundheitsrisiko für Personen darstellen, insbesondere für Erwachsene mit Typ-2-Diabetes. Eine diabetische Nierenerkrankung, eine häufige Komplikation, kann unbehandelt zu Nierenversagen führen.
Nicht diagnostizierter Diabetes erhöht das Risiko von Komplikationen, was die Bedeutung einer regelmäßigen Blutzuckermessung und Früherkennung unterstreicht. Nichtalkoholische Fettlebererkrankungen treten bei Diabetikern häufiger auf, was die Notwendigkeit einer umfassenden Behandlung unterstreicht. Etablierte atherosklerotische Herz-Kreislauf-Erkrankungen geben Anlass zu großer Sorge, was die Bedeutung präventiver Maßnahmen wie des Diabetes-Präventionsprogramms unterstreicht.
Darüber hinaus können Komplikationen eine Kombinationstherapie erforderlich machen, um wirksam behandelt zu werden. Die Überwachung des Nüchternglukosespiegels im Plasma ist entscheidend, um Komplikationen vorzubeugen und optimale Gesundheitsergebnisse für Menschen mit Diabetes aufrechtzuerhalten.
Vorlage für Richtlinien zur Behandlung von Diabetes
Beispiel für Richtlinien zur Behandlung von Diabetes
Diagnose von Diabetes
Die Diagnose von Diabetes erfordert einen umfassenden Ansatz, der verschiedene Risikofaktoren berücksichtigt, insbesondere bei Erwachsenen mit Diabetes oder solchen mit etablierten Herz-Kreislauf-Erkrankungen. Das Screening umfasst die Bewertung von Symptomen und Risikofaktoren wie Adipositas oder Familienanamnese sowie die Durchführung von Glukosetoleranztests im Nüchternzustand oder oraler Glukosetoleranztests.
Die Aufklärung über das Diabetes-Selbstmanagement ist für Patienten von zentraler Bedeutung, wobei der Schwerpunkt auf Änderungen des Lebensstils und dem Bewusstsein für Hypoglykämierisiken liegt. Darüber hinaus liefert die Bewertung mikrovaskulärer Komplikationen und des Körpergewichts wertvolle Einblicke in den Krankheitsverlauf und die Behandlungsstrategien.
In einigen Fällen können Basalinsulin oder GLP-1-Rezeptoragonisten verschrieben werden, insbesondere bei Patienten mit Typ-2-Diabetes und hohem Hypoglykämierisiko oder Gewichtsproblemen.
Durch Berücksichtigung dieser Aspekte können Gesundheitsdienstleister Diabetes genau diagnostizieren und Behandlungspläne so anpassen, dass die Behandlungsergebnisse optimiert werden.
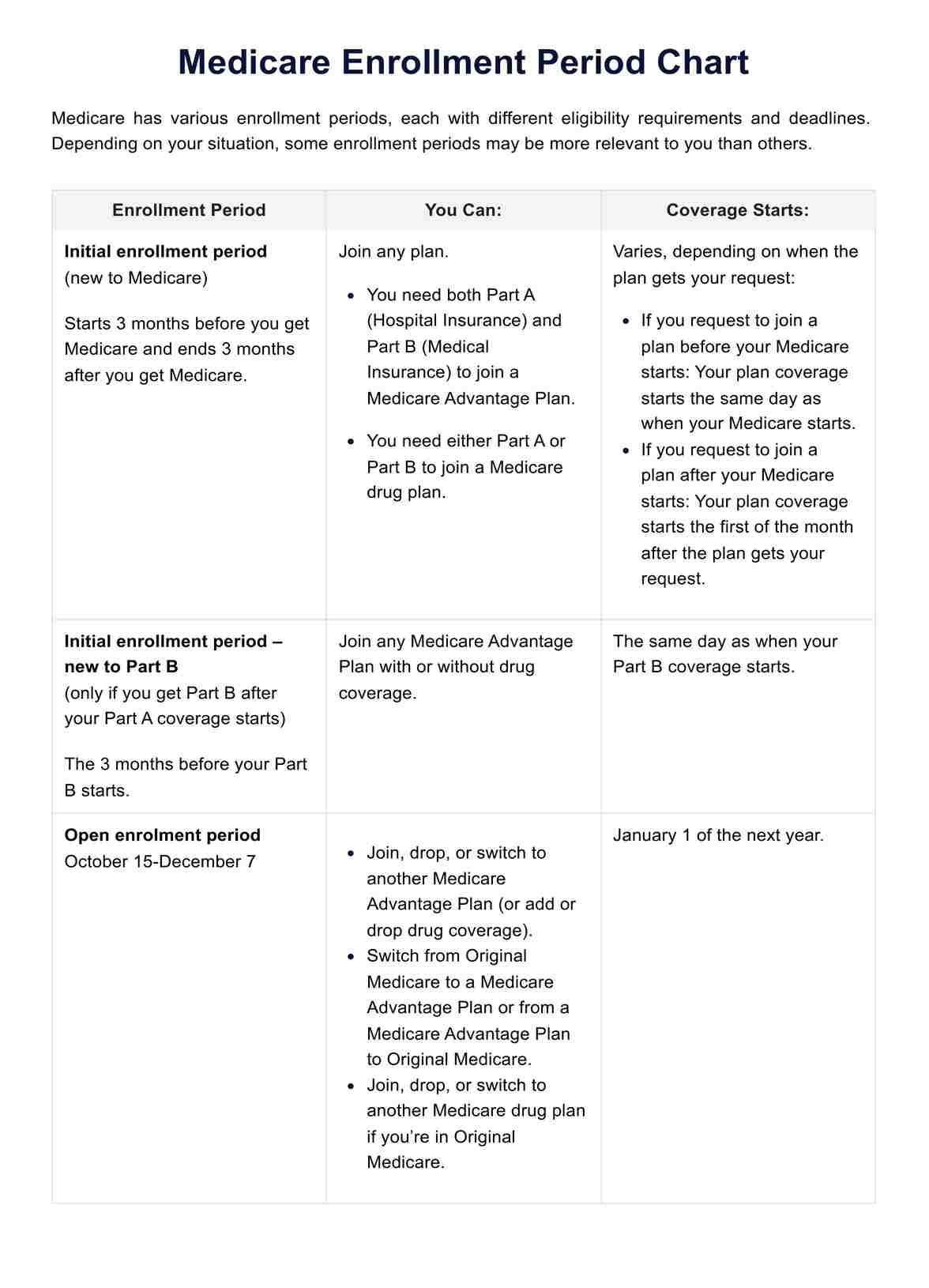
Was ist in den Behandlungsrichtlinien für Diabetes enthalten?
Eine effektive Behandlung von Diabetes erfordert ein detailliertes Verständnis der aktuellen klinischen Empfehlungen. Die Standards of Medical Care in Diabetes (2023) der American Diabetes Association (2023) bieten medizinischem Fachpersonal einen umfassenden Rahmen zur Optimierung der Diabetesversorgung, der auf die neuesten Forschungsergebnisse und klinischen Erkenntnisse zugeschnitten ist. Diese Richtlinien konzentrieren sich auf eine individuelle Behandlung und umfassen verschiedene Aspekte des Diabetesmanagements.
- Der Schwerpunkt liegt auf der Gewichtsabnahme: In den Leitlinien wird betont, eine höhere Gewichtsabnahme (bis zu 15%) zu unterstützen, die auf der Wirksamkeit neuerer Medikamente basiert und gegebenenfalls Zugang zu ihnen hat.
- Schlafgesundheit und körperliche Aktivität: Zu den neuen Empfehlungen gehören Überlegungen zur Schlafgesundheit und zur körperlichen Aktivität bei Diabetikern.
- Berücksichtigung sozialer Determinanten von Gesundheit: Die Leitlinien erweitern die Berücksichtigung sozialer Determinanten von Gesundheit bei der Gestaltung und Durchführung der Versorgung und erkennen deren Auswirkungen auf das Diabetesmanagement an.
- Grenzwerte für die Hypertonie-Diagnose: Hypertonie wird jetzt als systolischer Blutdruck ≥130 mmHg oder diastolischer Blutdruck ≥80 mmHg definiert, was aktualisierten diagnostischen Kriterien entspricht.
- Erweiterte Rolle von Medikamenten: Die Leitlinien erweitern die Rolle bestimmter Medikamente wie SGLT2-Hemmer bei der Behandlung von Herzinsuffizienz und Finerenon bei Personen mit Diabetes und chronischer Nierenerkrankung mit Albuminurie.
- Neue Empfehlungen zum Lipidmanagement: Für Risikopersonen werden niedrigere LDL-Ziele vorgeschlagen, die den aktualisierten Empfehlungen zum Lipidmanagement entsprechen.
- Digitale Gesundheit und Telemedizin: Einzelheiten zu digitaler Gesundheit, Telemedizin und Telemedizin sind enthalten, wobei die Vorteile dieser Behandlungsmodalitäten hervorgehoben werden.
- A1C-Tests am Behandlungsort: In den Leitlinien wird der Nutzen von A1C-Tests am Behandlungsort für die Diabetesfrüherkennung und -diagnose erörtert.
- Nichtalkoholische Fettlebererkrankung (NAFLD): Es gibt einen erweiterten Unterabschnitt zu NAFLD, in dem ihre Bedeutung für das Diabetesmanagement anerkannt wird.
- Untersuchung der Ernährungsunsicherheit: Es wird empfohlen, jedes Mitglied des Diabetes-Gesundheitsteams auf Ernährungsunsicherheit hin zu untersuchen.
- Aktualisierungen entsprechen anderen Richtlinien: Die Richtlinien stimmen mit anderen Richtlinien zur Diabetesbehandlung überein, beispielsweise mit der Behandlung von Hyperglykämie bei Typ-2-Diabetes, 2022.
- Technologieeinsatz bei älteren Erwachsenen: Die Leitlinien befassen sich mit dem Einsatz von Technologie bei älteren Erwachsenen mit Diabetes.
- Sprache, in der die Person an erster Stelle steht und inklusive ist: Der Schwerpunkt liegt auf der Verwendung einer personenorientierten und inklusiven Sprache in der Diabetesbehandlung.
- Impfungen und COVID-19-Updates: Es werden aktuelle Informationen zur Impfung von Menschen mit Diabetes und zu Überlegungen zu COVID-19 bereitgestellt.
Diese Leitlinien zielen darauf ab, evidenzbasierte Empfehlungen für die Prävention, Diagnose und Behandlung von Diabetes zu geben. Sie berücksichtigen die neuesten wissenschaftlichen Forschungen und klinischen Studien und berücksichtigen gleichzeitig die unterschiedlichen Bedürfnisse von Menschen mit Diabetes.
Wie funktioniert die Vorlage?
Gesundheitsdienstleister sollten sich mit deren Inhalt und Zweck vertraut machen, um eine genaue Patientenkommunikation zu gewährleisten. Dieser strukturierte Ansatz stellt sicher, dass wichtige Aktualisierungen und Empfehlungen deutlich hervorgehoben werden, sodass das medizinische Fachpersonal einen umfassenden Überblick über die neuesten Entwicklungen im Diabetesmanagement erhält.
Schritt 1: Überblick
Die Vorlage beginnt mit einem Überblick über die Behandlungsstandards, wobei deren evidenzbasierter Charakter und die umfassende Berichterstattung über die Prävention, Diagnose und Behandlung von Diabetes hervorgehoben werden.
Schritt 2: Wichtige Updates
In der Vorlage sind wichtige Aktualisierungen der Behandlungsstandards von 2023 aufgeführt, darunter die Betonung der Gewichtsabnahme, die Berücksichtigung sozialer Gesundheitsdeterminanten und neue Empfehlungen für die Diagnose von Bluthochdruck und das Lipidmanagement.
Schritt 3: Medikationsempfehlungen
Es beschreibt die erweiterten Einsatzmöglichkeiten von Medikamenten wie SGLT2-Hemmern und feinerem Enon, was die Fortschritte im Diabetesmanagement widerspiegelt.
Schritt 4: Lebensstilfaktoren
In der Vorlage werden Empfehlungen zur Untersuchung von Schlafgesundheit, körperlicher Aktivität und Ernährungsunsicherheit erörtert, wobei die Bedeutung von Lebensstilfaktoren bei der Diabetesbehandlung hervorgehoben wird.
Schritt 5: Technologische Integration
Einzelheiten zu digitaler Gesundheit, Telemedizin und dem Einsatz von Technologie bei älteren Erwachsenen mit Diabetes sind enthalten, was die Integration von Technologie in das Diabetesmanagement widerspiegelt.
Schritt 6: Inklusive Sprache
Der Schwerpunkt liegt auf der Verwendung einer personenorientierten und inklusiven Sprache in der Diabetesbehandlung, um eine respektvolle und patientenzentrierte Kommunikation zu fördern.
Schritt 7: Impfung und COVID-19-Updates
Die Vorlage befasst sich mit aktuellen Entwicklungen in Bezug auf Impfungen für Menschen mit Diabetes und Überlegungen im Zusammenhang mit COVID-19 und unterstreicht, wie wichtig es ist, über neu auftretende Gesundheitsbedrohungen auf dem Laufenden zu bleiben.
Vorteile von Behandlungsrichtlinien
Behandlungsrichtlinien für Diabetes bieten sowohl Gesundheitsdienstleistern als auch Patienten zahlreiche Vorteile:
- Standardisierung der Versorgung: Die Leitlinien bieten einen standardisierten Ansatz für das Diabetesmanagement und gewährleisten eine konsistente und evidenzbasierte Versorgung in allen Gesundheitseinrichtungen.
- Optimierte Behandlung: Gesundheitsdienstleister können die Behandlungspläne auf die individuellen Patienten zuschneiden und dabei glykämische Ziele, die geschätzte glomeruläre Filtrationsrate und den nachgewiesenen Nutzen für Herz-Kreislauf-Erkrankungen berücksichtigen.
- Bessere Behandlungsergebnisse: Die Einhaltung etablierter Richtlinien erhöht die Wahrscheinlichkeit, dass Patienten eine Blutzuckerkontrolle erreichen und aufrechterhalten, was zu einem besseren allgemeinen Gesundheitszustand und einem geringeren Komplikationsrisiko führt.
- Reduzierung des Risikos: Leitlinien helfen bei der Identifizierung und Behandlung von Risikofaktoren für diabetesbedingte Komplikationen wie Herz-Kreislauf-Erkrankungen durch umfassende Bewertungen und eine angemessene pharmakologische Therapie.
- Bildung und Empowerment: Die Patienten profitieren von einer Aufklärung über Änderungen des Lebensstils, einschließlich Kohlenhydrataufnahme und körperlicher Aktivität, sodass sie in die Lage versetzt werden, aktiv an ihrer Behandlung teilzunehmen.
- Früherkennung: Die Leitlinien empfehlen regelmäßige Vorsorgeuntersuchungen, wie z. B. orale Glukosetoleranztests, um die Früherkennung von Diabetes zu erleichtern und eine rechtzeitige Intervention zu ermöglichen.
- Medikamentenmanagement: Gesundheitsdienstleister können fundierte Entscheidungen über die Auswahl und Dosierung von Diabetesmedikamenten auf der Grundlage etablierter Richtlinien treffen, um eine optimale Blutzuckerkontrolle zu gewährleisten und gleichzeitig Nebenwirkungen zu minimieren.
Behandlungsmöglichkeiten bei Diabetes
Eine effektive Behandlung von Diabetes erfordert einen vielfältigen Ansatz, der Änderungen des Lebensstils, Medikamente und Verhaltensunterstützung umfasst. Jede Behandlungsmethode kontrolliert explizit den Blutzucker, reduziert Komplikationen und verbessert die allgemeine Gesundheit. Hier ist eine Aufschlüsselung dieser Optionen:
- Änderungen des Lebensstils: Die Anpassung von Ernährung, Bewegung und Gewicht hilft dabei, den Blutzucker zu kontrollieren, Pfunde zu verlieren und das Herzrisiko zu senken. Die Patienten werden ermutigt, sich gesund zu ernähren, aktiv zu bleiben und ein gesundes Gewicht zu halten.
- Orale Medikamente: Pillen wie Metformin und Sulfonylharnstoffe senken den Blutzucker, indem sie die Insulinwirksamkeit erhöhen oder die Glukoseabsorption reduzieren. Sie sind oft die erste Wahl bei Typ-2-Diabetes, kombiniert mit Änderungen des Lebensstils.
- Insulintherapie: Insulininjektionen oder -pumpen sind unverzichtbar bei Typ-1-Diabetes und manchmal auch bei Typ-2-Diabetes erforderlich. Sie regulieren den Blutzucker, indem sie natürliches Insulin ersetzen oder ergänzen. Eine regelmäßige Überwachung gewährleistet eine korrekte Dosisanpassung.
- Metabolische Chirurgie: Bei schwerer Adipositas und unkontrolliertem Diabetes verändern Operationen wie der Magenbypass das Verdauungssystem und helfen so beim Abnehmen und der Insulinsensitivität. Untersuchungen zeigen signifikante Verbesserungen der Blutzuckerkontrolle und sogar der Remission.
- Verhaltensbezogene Gesundheitsunterstützung: Die Bekämpfung von Stress, Rauchen und psychischer Gesundheit ist für die Behandlung von Diabetes von entscheidender Bedeutung. Die Patienten arbeiten mit Therapeuten zusammen, um Bewältigungsstrategien zu entwickeln, mit dem Rauchen aufzuhören und gesunde Gewohnheiten beizubehalten, um das allgemeine Wohlbefinden und den Behandlungserfolg zu steigern.
Referenz
Ausschuss für berufliche Praxis der American Diabetes Association. (2023). Einführung und Methodik: Behandlungsstandards bei Diabetes — 2024. Diabetesversorgung, 47 (Ergänzung_1), S1—S4.b https://doi.org/10.2337/dc24-sint
Häufig gestellte Fragen
Diese Leitlinien dienen als Leitfaden für Gesundheitsdienstleister und bieten standardisierte Ansätze für die Diagnose, Behandlung und Behandlung von Diabetes. Sie tragen dazu bei, die Konsistenz, die Qualität der Versorgung und die Verbesserung der Behandlungsergebnisse sicherzustellen.
Die Richtlinien zur Behandlung von Diabetes werden in der Regel von Expertengremien entwickelt, die sich aus Angehörigen der Gesundheitsberufe, Forschern und anderen Interessengruppen zusammensetzen. Organisationen wie die ADA überprüfen regelmäßig wissenschaftliche Erkenntnisse, um diese Richtlinien zu aktualisieren und zu verfeinern.
Die Richtlinien zur Behandlung von Diabetes decken verschiedene Themen ab, darunter Screening und Diagnose, Ziele der Blutzuckerkontrolle, Medikamentenmanagement, Interventionen im Lebensstil und Strategien zur Vorbeugung diabetesbedingter Komplikationen.