それは場合によります。この体重計には、患者の採点に必要な作業がいくつか付属しているため、15分から1時間かかる場合があります。
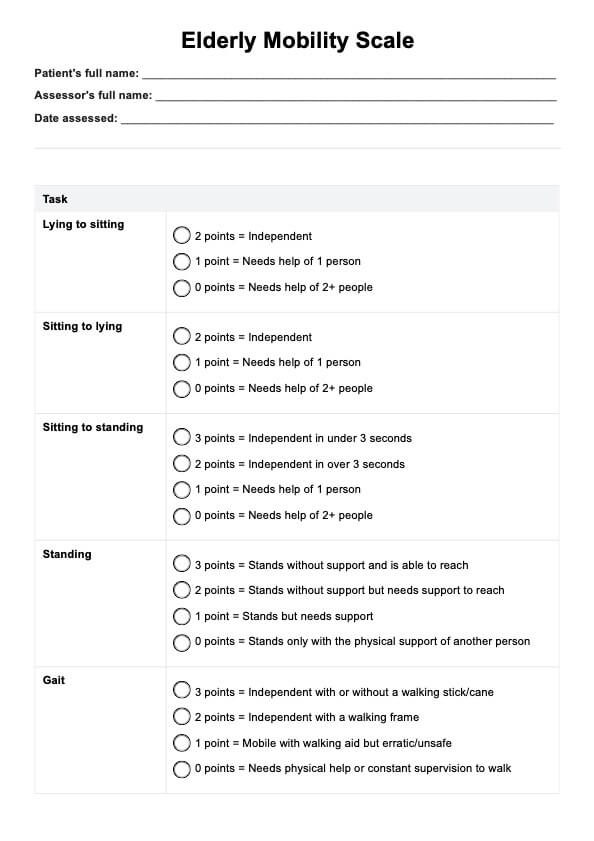
高齢者モビリティスケール
虚弱と思われる高齢患者を治療している場合は、高齢者モビリティスケールを使用して患者の可動性を評価できます。このガイドでこのスケールについて詳しく学びましょう!
Use Template
高齢者モビリティスケール Template
Commonly asked questions
はい。これらの活動には人の移動が伴い、このスケールの主な人口は高齢者であるため、バランスを失うリスクがあります。だからこそ、こうした患者さんが怪我をしないように、アクティビティを行っている間、あなたと助手は、患者さんをサポートする必要があります。
もちろん、往診を行うことがあれば、必要な機器さえあれば、自宅でも確実に実施できます。
EHR and practice management software
Get started for free
*No credit card required
Free
$0/usd
Unlimited clients
Telehealth
1GB of storage
Client portal text
Automated billing and online payments