La enfermedad de Raynaud primaria no está vinculada a otras enfermedades y suele ser menos grave. El síndrome de Raynaud secundario (fenómeno de Raynaud) está asociado a enfermedades subyacentes como las enfermedades del tejido conectivo y puede causar síntomas más graves.

Pautas de tratamiento del síndrome de raynaud
Descubra la enfermedad de Raynaud: signos, síntomas, diagnóstico y tratamiento. Descargue gratuitamente nuestras Guías de tratamiento del síndrome de Raynaud para profesionales de la salud.
Pautas de tratamiento del síndrome de raynaud Template
Commonly asked questions
El síndrome de Raynaud afecta hasta a 1 de cada 20 personas en EE.UU. El Raynaud primario es más común, mientras que la forma secundaria, ligada a enfermedades subyacentes, es menos frecuente pero más grave.
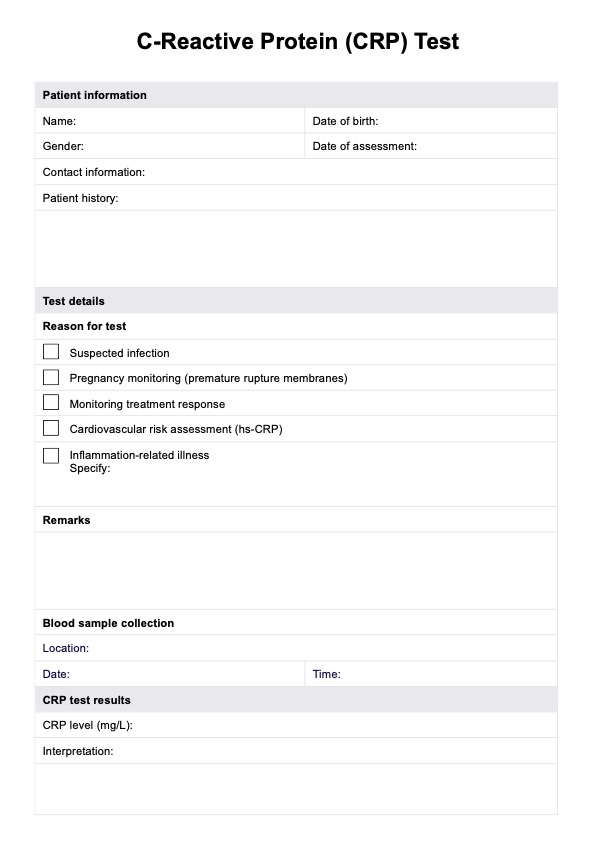
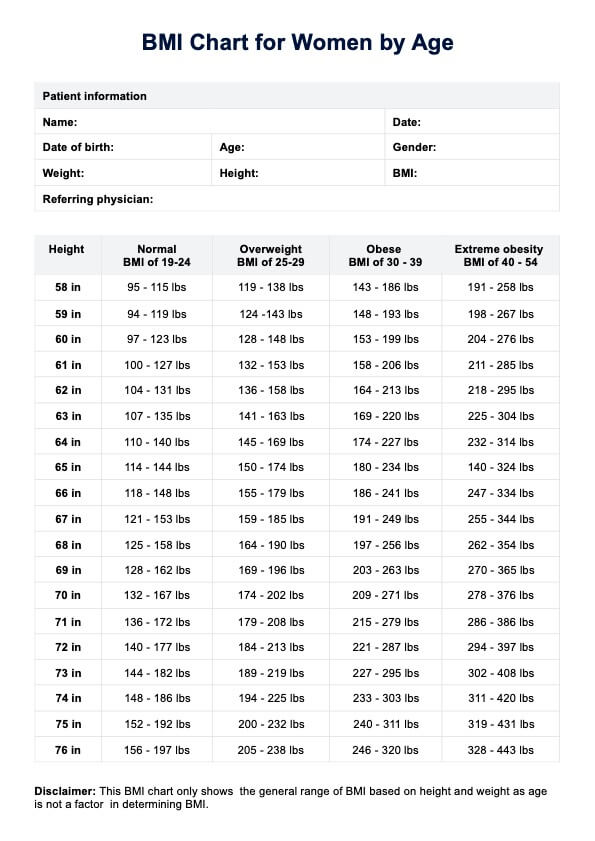
Los profesionales de la salud deben evaluar los síntomas, realizar exámenes físicos y llevar a cabo pruebas diagnósticas como la capilaroscopia del pliegue ungueal y análisis de sangre para diferenciar entre las formas primaria y secundaria.
EHR and practice management software
Get started for free
*No credit card required
Free
$0/usd
Unlimited clients
Telehealth
1GB of storage
Client portal text
Automated billing and online payments