Se cree que la esclerosis múltiple (EM) es un trastorno autoinmune en el que el sistema inmunitario del organismo ataca por error sus tejidos, concretamente la vaina de mielina del sistema nervioso central. Se desconoce la causa exacta, pero se cree que implica una combinación de susceptibilidad genética y factores ambientales, como infecciones víricas y posiblemente deficiencia de vitamina D.

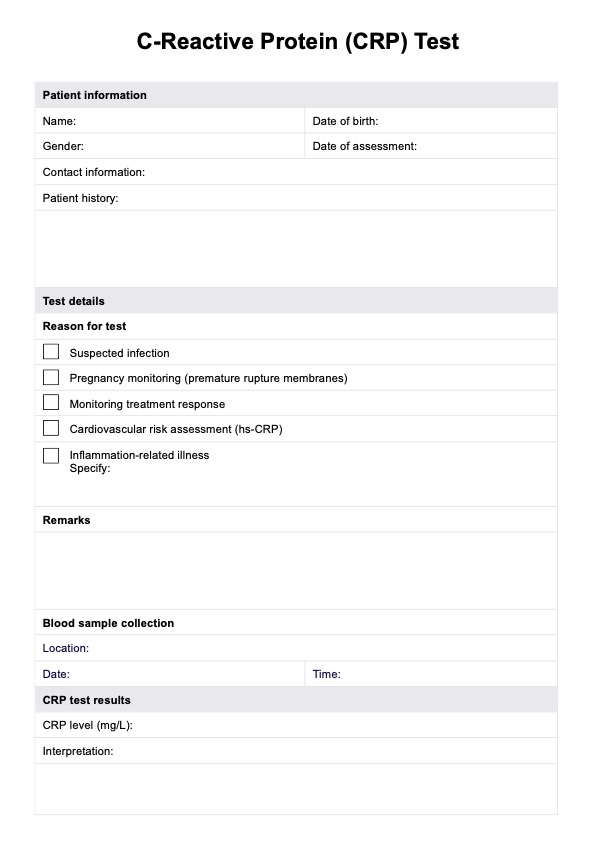
Prueba de esclerosis múltiple
Descubra los síntomas, las causas, el diagnóstico y las opciones de tratamiento de la esclerosis múltiple y comprenda los enfoques de atención integral.
Prueba de esclerosis múltiple Template
Commonly asked questions
En la actualidad, no se conoce ninguna forma de prevenir la esclerosis múltiple. Dado que no se comprende del todo la causa exacta de la EM, resulta difícil desarrollar estrategias de prevención. Sin embargo, las investigaciones en curso se centran en comprender mejor los factores de riesgo, lo que puede conducir finalmente a la adopción de medidas preventivas.
Aunque la EM no se hereda directamente, tener un familiar con EM puede aumentar el riesgo de que un individuo desarrolle la enfermedad. El riesgo en la población general es de alrededor del 1%, pero aumenta hasta aproximadamente el 2-5% para quienes tienen un pariente cercano (padre o hermano) que padece la enfermedad. Esto sugiere que la predisposición genética puede ser un factor, aunque no es la única causa de la EM.
EHR and practice management software
Get started for free
*No credit card required
Free
$0/usd
Unlimited clients
Telehealth
1GB of storage
Client portal text
Automated billing and online payments