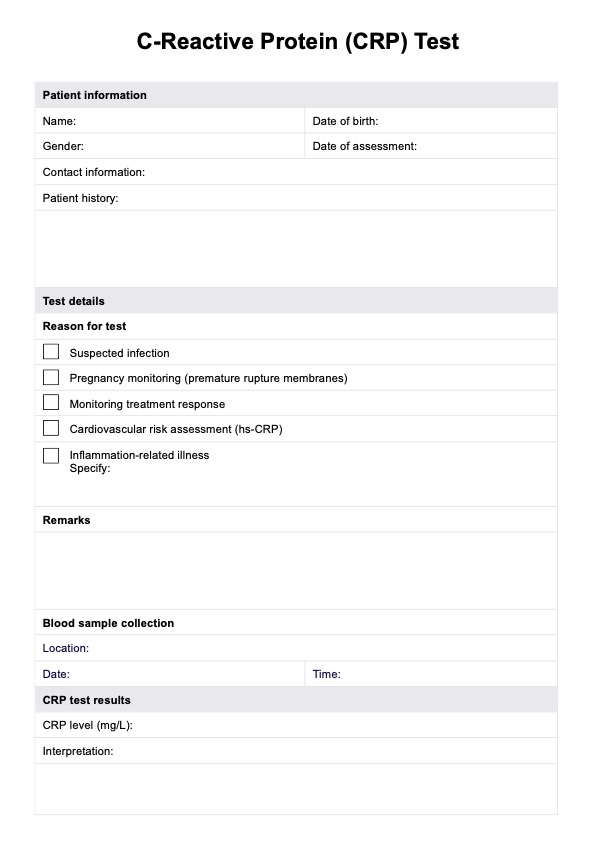
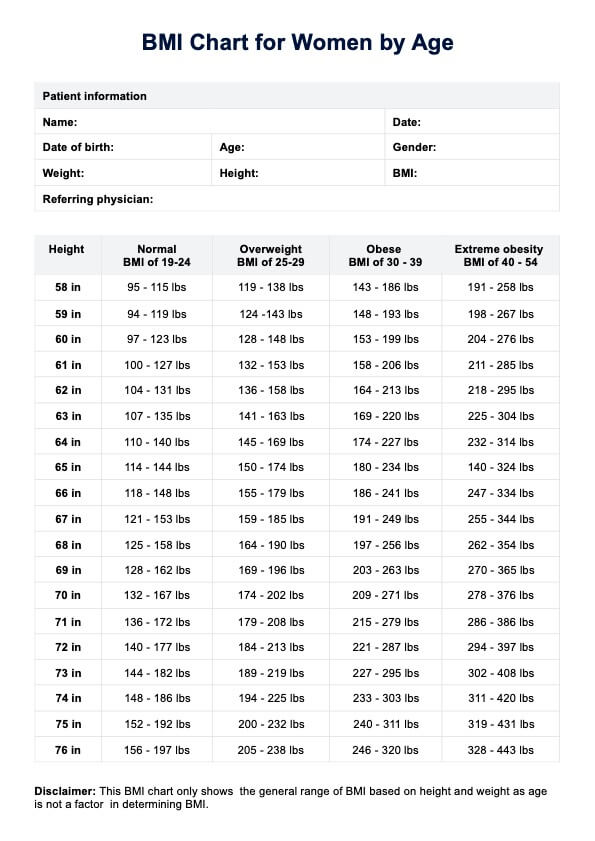
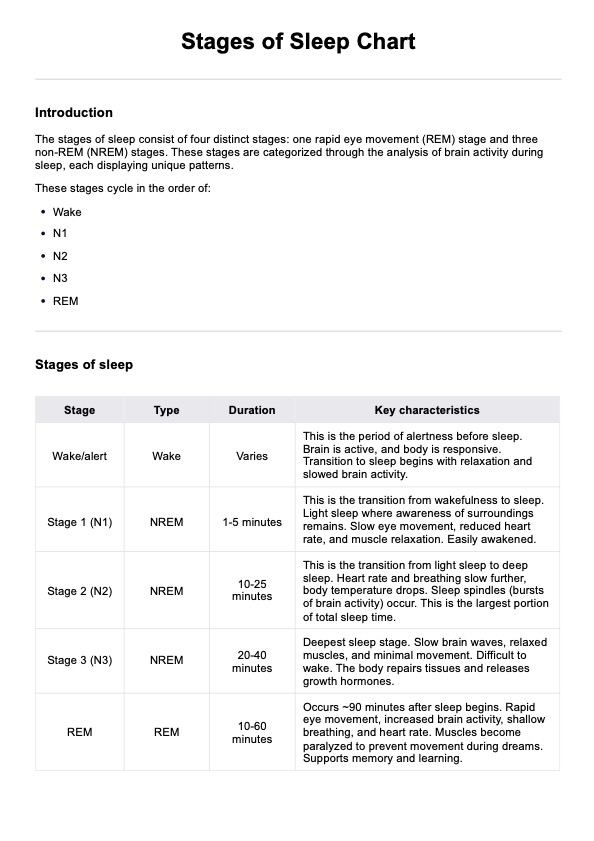
El delirio a menudo puede curarse tratando la causa subyacente y controlando los síntomas, pero la detección y la intervención tempranas son cruciales para obtener resultados satisfactorios.

Criterios DSM 5 para el delirio (manual diagnóstico y estadístico de trastornos mentales)
Descubra los criterios del DSM 5 para el delirio con nuestra plantilla gratuita. Ideal para profesionales de la salud mental que buscan una guía de referencia rápida para la atención al paciente.
Criterios DSM 5 para el delirio (manual diagnóstico y estadístico de trastornos mentales) Template
Commonly asked questions
Los criterios del DSM-5 para el delirio incluyen una alteración de la atención y la conciencia, un cambio de la función cognitiva basal y pruebas de que la alteración es consecuencia fisiológica directa de otra afección médica o del consumo de sustancias.
Los criterios de delirio del DSM-5 hacen hincapié en la importancia de la falta de atención y la disminución de la conciencia del entorno, y proporcionan una lista más amplia de tipos etiológicos en comparación con el DSM-4.
EHR and practice management software
Get started for free
*No credit card required
Free
$0/usd
Unlimited clients
Telehealth
1GB of storage
Client portal text
Automated billing and online payments